« Le champ des conduites addictives qui englobe les usages de substances psychotropes licites, illicites et les addictions sans produit, et le prisme par lequel elles sont observées ont considérablement évolué depuis quelques années. »
Plus que le produit, ce sont les trajectoires de vie, l’intensité, les circonstances qui vont différencier les conduites à « risque » pour la personne ou son entourage des conduites « récréatives ».
Les travaux relatifs du PRS 1 sur le champ de l’addiction visaient à améliorer globalement le parcours des personnes confrontées à une addiction et couvraient les champs du premier recours, du sanitaire (MCO, PSY, SSR) et le médico-social.
Parmi les évolutions marquantes, il peut être cité :
- La réorganisation des territoires d’action des CSAPA ambulatoires (cf. lien sur cartographie)
- La signature d’un CPOM entre l’ARS et les associations gestionnaires de CSAPA ambulatoires sur la base d’un cadre de CPOM type comportant sur 5 objectifs (Conforter la compétence généraliste au sein du CSAPA - Favoriser le maillage sur le territoire d’action - Formaliser les modalités d’articulation avec les professionnels de proximité et les autres partenaires - Adapter et développer les interventions des CSAPA généralistes auprès des publics spécifiques - Mettre en œuvre des actions directes et/ou indirectes de prévention universelle et collective)
- La création d’une structure régionale d’appui et de recours à l’expertise (SRAE) addiction, portée par l’Union Régionale des acteurs en addictologie des Pays de la Loire (URAA) avec l’appui du CHU de Nantes sur le plan budgétaire et administratif
- Le renforcement des équipes de liaisons et de soins en addictologie (ELSA) et la création de deux nouvelles équipes, l’une au CH de Châteaubriant, l’autre au PSSL en Sarthe
- Le renforcement de la prévention universelle avec le développement d’une action régionale sur le renforcement des compétences psychosociales chez des enfants scolarisés en école primaire.
Une évolution épidémiologique inquiétante
Sur le plan épidémiologique, on observe une détérioration de la situation régionale révélée par le baromètre santé 2014 :
- des alcoolisations ponctuelles importantes en moyenne, plus importantes qu’en France entière en lien avec l’augmentation de ces comportements chez les femmes et ce, malgré les améliorations constatées chez les hommes
- Une progression persistante des ivresses répétées et régulières (au moins trois fois dans l’année) chez les hommes comme chez les femmes avec des résultats toujours supérieures à la moyenne nationale.
- Un taux en hausse des consommateurs d’alcool à risque ponctuel toujours supérieur à la moyenne nationale, et des consommateurs à risque chronique chez les femmes.
- Comme en France, une forte progression de l’expérimentation du cannabis chez les 15/34 ans et de l’usage du cannabis avec des taux proches de la moyenne nationale.
- Une prévalence du tabagisme quotidien plus élevée qu’en 2005 bien qu’inférieure à la moyenne nationale
Inégalités territoriales de l’accès à l’offre
Le SROS III ainsi que le PRS 1 avait prévu une offre équilibrée sur le territoire à savoir une structure SSR polyvalente et spécialisée par département comprenant les modalités HC et partielle (Figure 1 Carto/ voir annexe) .
De fait l’offre régionale spécialisée en addictologie est également répartie sur les 5 départements, en nombre d’autorisations et en modalités de prises en charge, à l’exception de la Mayenne qui ne possède pas d’autorisation d’hospitalisation à temps partiel.
Compte tenu de l’évolution de la population et le développement de certaines addictions des implantations nouvelles avaient été prévues sur la durée du PRS1, l’une en Loire Atlantique, l’autre en Sarthe. Toutes 2 ont été mises en œuvre.
On constate néanmoins des taux en lits et places pour 100000 habitants hétérogènes selon les départements et un taux de recours régional inférieur au taux cible du SROS III.
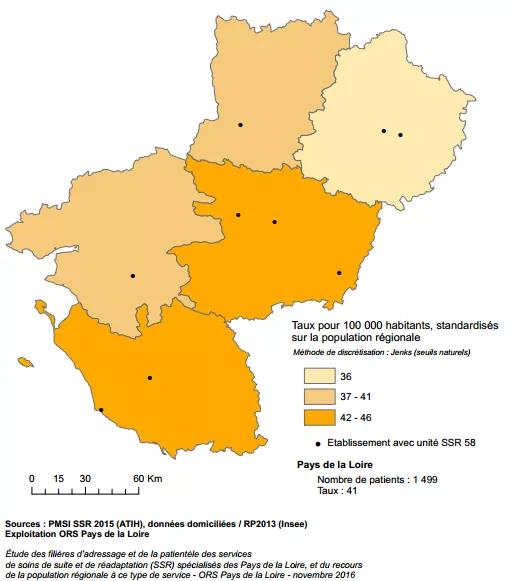
La carte de la consommation en séjours de la population témoigne également d’une hétérogénéité du nombre de séjours selon les territoires et qui n’est corrélée pas à la population en particulier à celle des jeunes (figure 2 Carto ARS et figure 3 carto ORS , rajouter la carte de la population issue du DOA )
La majeure partie des disparités constatées au niveau régional dans les prises en charge peut être rapprochée de l’inégale répartition de l’offre en SSR. En particulier pour le 44 en raison de l’autorisation récente donnée au HIC à Guérande et non prise en charge la mesure de l’impact en termes de recours n’est pas encore visible.
Un changement de paradigme qui induit un changement de pratiques
Dans le domaine de l’addiction à l’alcool, l’audition publique organisée par la Fédération Française d’addictologie en 2016 a conclu de façon consensuelle au bien-fondé de l’application des principes de la Réduction des Risque à toutes les substances ; ils sont désormais inscrits dans la loi de modernisation de notre système de santé adoptée en janvier 2016 et dans le plan d’action 2016/2017 du plan gouvernemental de lutte contre les drogues et les conduites addictives 2013/2017.
On passe donc du « toute abstinence » à la démarche de prévention et de réduction des risques et des dommages (ex bar thérapeutique) ; L’enjeu est très important et doit être approprié par tous les professionnels et les patients.
Qualité et efficience :
On constate une grande hétérogénéité d’organisation dans les différents SSR autorisés. De plus, les taux d’occupation des SSR addicto sont variables et la DMS globalement supérieure à la moyenne régionale pour certains centres ce qui témoignent probablement des problèmes d’aval à retravailler dans le cadre des travaux déjà engagés sur les parcours du patient en addictologie (CSAPA, elsa…..)
Une harmonisation ainsi que la convergence des critères d’efficience est à poursuivre pendant le PRS 2
Financement :
La mise en place du nouveau mode de tarification du SSR à la DMA va modifier la situation actuelle.
Son application est différée en 2019
Acculturer aux nouveaux paradigmes :
En particulier concernant la sortie de la logique produit d’une part et de la logique d’abstinence d’autre part.
Clarifier le rôle et la place du SSR Addiction (sanitaire) dans le parcours Addiction
Se pose la question de la clarification du positionnement des SSR dans la filière par rapport aux autres dispositifs
Améliorer l’articulation avec les services spécialisée en addictologie de niveau 1 et 2 et les services spécialisés de psychiatrie
Il convient de préciser avec les professionnels les spécificités des structures SSR spécialisées addicto que ce soit en hospitalisation complète ou en hospitalisation partielle pour répondre aux besoins individuels et personnalisés de la personne et de sa famille en articulation avec les autres structures spécialisées ou non sanitaire, médico-sociales ou sociales
L’absence de consensus pour l’orientation des patients en SSR soulève des interrogations
L’inscription de la réduction des risques et des dommages dans la loi de santé et les attentes que celle-ci suscite, justifient de s’interroger sur le positionnement de l’offre des SSR spécialisés en addictologie, en hospitalisation complète et partielle par rapport à l’offre globale.
Le changement des pratiques rééducatives en addictologie va probablement réajuster l’approche du patient addictif en particulier dans sa prise en charge et avoir un impact sur les orientations en structures sanitaires, médico-sociales (CSAPA avec hébergement, Communautés thérapeutique, Centre thérapeutique résidentiel, Appartements thérapeutiques relais, Hébergement d’urgence et de transition et ambulatoire).
Un certain nombre de questions sont aujourd’hui bien identifiées et devront être résolues dans le cadre de la mise en œuvre du PRS2 :
- Quelles missions pour les SSR Addictions ?
- Pour quel plan de soins ?
- Quels soins spécificités ?
- Rééducatifs mais aussi ceux relatifs aux co-morbidités associées à l’addiction ?
- Quels critères d’orientation vers ces structures ?
- Comment préparer le suivi et avec qui ?
- Quelle articulation par rapport aux autres offres organisées pour la prise en charge des patients addictifs, sanitaires, médico-sociales et ambulatoires ?
Réflexion autour de la place du SSR :
Le SSR est une structure sanitaire de soins et de prévention.
Le groupe a réfléchi à des propositions de cadre de référence pour un recours au SSR addicto à partir des profils des patients accueillis et à partir d’un certain nombre de critères :
- Projet de rééducation réadaptation réinsertion bien défini
- Orientation préparée, projet partagé avec le patient
- Bilan des besoins de soins somatiques et psychologues réalisés et à suivre
- Co morbidités infectieuses ou psychiatriques identifiées
- Surveillance et réévaluation rapprochée
- Pluridisciplinarité
L’articulation avec la psychiatrie a été jugée indispensable. Et au-delà du recours ou de la présence d’un psychiatre considérée comme indispensable, dans les services de SSR addicto le groupe a proposé plus globalement en termes de compétences requises :
- Le recours à un praticien somaticien pour prendre en charge les comorbidités
- Outre la présence de psychologue ou d’éducateurs la nécessaire présence de compétences psychosociales et éducatives
- Assistante sociale etc
- Une dimension Parcours en plus marquée
- Articulation insuffisante entre le premier recours dans l’adressage comme dans le suivi
- Errance des patients, faiblesse du repérage, médecins généralistes démunis
- Articulation avec le domicile le médico-social le social à conforter
- Poursuivre la réorganisation des CSAPA et les ELSA
- Une Démographie médicale fragile et en particulier pour la discipline psychiatrique
Le développement de la modalité HTP : l’accompagner fortement
- Toute autorisation d’addictologie doit permettre de mettre en œuvre des modalités d’hospitalisation complète et partielle ;
- Néanmoins plusieurs questions :
- Sa place dans le parcours
- Les indications
- (Une instruction récente identifie les missions des HTP addicto en médecine, la même démarche doit être conduite en HTP SSR).
- Répondre aux besoins spécifiques de soins en SSR addiction pour certains publics, notamment les jeunes…
- Prendre en compte des spécificités des troubles du comportement alimentaire, des troubles psychiatriques associés du sujet jeunes, des personnes présentant un syndrome de korsakoff.
- Préparer l’aval du SSR.
- Diffuser les nouveaux paradigmes.
- Diffuser la culture de l’évaluation et de l’élaboration d’un plan de soins personnalisé.
- Construire un parcours autour d’un SSR addicto comprenant un séjour en hospitalisation complète puis partielle, puis médico-sociale et ambulatoire en respectant un maillage territorial compatible avec un accès de proximité.
- Accompagner les acteurs à s’organiser en termes d’offre autour d'un parcours, d’un panel d’offre adapté aux besoins du patients.
- Développer l’offre d’hospitalisation à temps partiel.
- Si besoin afin d’assurer un accès de proximité en lien avec les ELSA prendre en charge en SSR polyvalent des suivis de séjours en SSR addicto.
- Formation des professionnels dans les SSR addicto au nouveau paradigme.
- Doter de nouvelles compétences les SSR addicto en lien avec les organismes et les instituts de formation.
- Favoriser le développement d’équipes mobiles de psychiatrie (expertise).
- Consolider les équipes de liaison et les équipes mobiles.
- Développer les actions d’éducation thérapeutiques.
- Accompagner l’expertise et le recours psychiatrique.
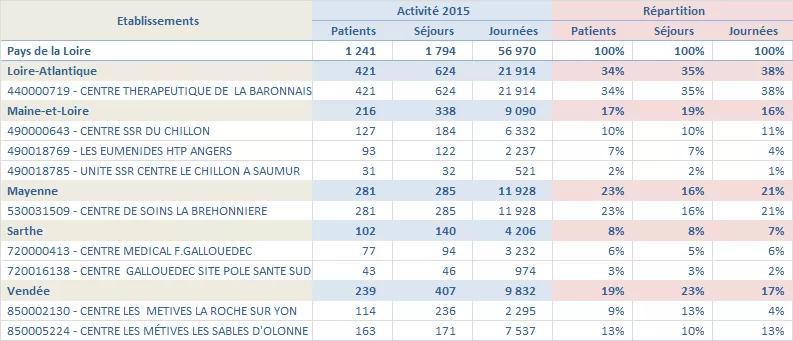
Production en nombre de patients, de séjours et de journées :

Taux de personnes ayant eu au moins une hospitalisation en 2015 en SSR
- DOC CRSA
- ACCENTIS
- ORS
- INSTRUCTION HDJ
- Groupe de travail avec les représentants des fédérations hospitalières, médecins, directeurs, cadre, infirmière, des représentants des URPS, usagers, professionnels libéraux, CSAPA
- Entretien préalable avec les médecins des spécialités de SSR étudiés
- Entretien avec des représentants des CPAM, des SPASAD.