
Le programme régional relatif à l’accès à la prévention et aux soins des plus démunis est l’un des trois documents officiels et le seul programme spécifique du PRS 2017-2022.
En Pays de la Loire, nous sommes déjà à la 4ème génération d’un Programme Régional d’accès à la prévention et aux soins (PRAPS) autour duquel les acteurs de la précarité se mobilisent. Dans la continuité des PRAPS précédents, le public cible est celui des grands exclus, des personnes en situation de détresse sociale et des personnes en situation de vulnérabilité tant en milieu urbain qu’en milieu rural. Une définition suffisamment large pour englober toutes les situations de précarité.
L’objectif est d’assurer un accès à la prévention et aux soins de ce public souvent éloigné du soin, dans une perspective de retour vers l’utilisation des services de santé de droit commun. Plus encore pour cette population que pour la population générale, une prise en charge globale, c'est-à-dire à la fois sociale, médio sociale et sanitaire est nécessaire. Cette approche globale vaut également pour la mobilisation et la coordination des politiques publiques visant cet objectif tant au niveau régional que territorial.
Le contexte économique et social montre combien des populations, en raison de leur statut professionnel ou de leur statut familial et de leurs faibles revenus (sans pour autant être en situation de précarité) peuvent être fragilisées par des problèmes de santé et s’éloigner du soin. Pour lever les freins à l’accès aux soins (non recours et renoncements aux soins) et contribuer à réduire les inégalités en santé, un objectif opérationnel du Schéma Régional de Santé du PRS vise à développer ‘l’aller vers’ ce public afin de lui faciliter l’accès aux structures et dispositifs de santé sur les territoires.
La région présente un taux de pauvreté inférieur à la moyenne nationale. 10 % des Ligériens sont concernés avec des situations très contrastées suivant les territoires.
Selon les sources INSEE 2014, la région présente un taux de pauvreté parmi les plus faibles de France métropolitaine (10.7 % contre 14.3 % au niveau national) ; ce sont néanmoins près de 392 000 Ligériens qui disposent de moins de 1 000 euros par mois Parmi eux, 2 personnes sur trois vivent en famille avec des enfants : 120 000 enfants pauvres sont recensés en Pays de la Loire. Par ailleurs, dans la région, 157 685 personnes bénéficient de la CMU-C et 79 318 personnes bénéficient du RSA.
Cependant, derrière ces chiffres, se trouve une situation en région très contrastée avec des jeunes de moins de 30 ans très touchés par la pauvreté avec un taux de pauvreté de 17.2 %. et des situations territoriales hétérogènes.
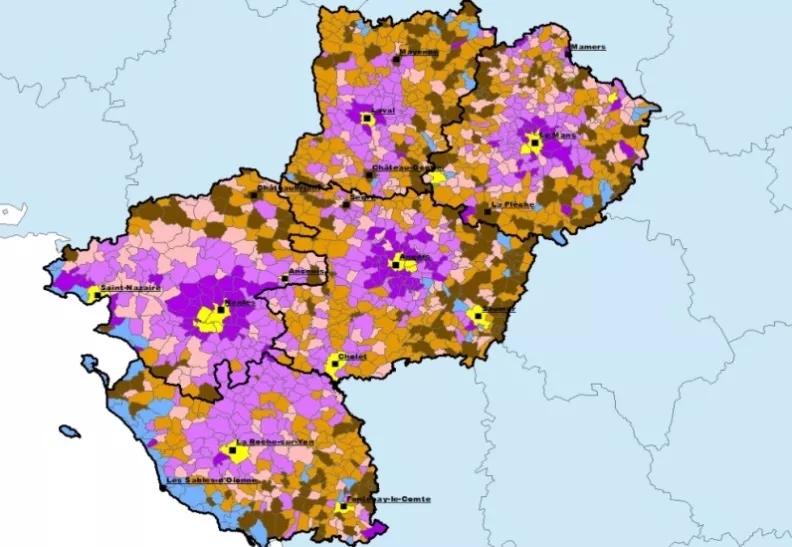
La pauvreté est plus importante en volume et en fréquence au sein des grandes villes et dans certains secteurs ruraux (cf. carte régionale) : l’Est du Maine-et-Loire, le Nord de la Mayenne, le Sud Vendée. Le département de la Sarthe est le plus touché de la région.
Une étude conduite par l’ARS en partenariat avec l’INSEE a permis d’établir une typologie des territoires illustrant des fragilités sociales spécifiques variables selon les communes et les quartiers des agglomérations:
- les villes centres d’agglomération, Nantes, Saint-Nazaire, Angers, Cholet, Saumur, Laval, Le Mans et La Roche sur Yon (28 % de la population des Pays de la Loire mais 40 % de la population régionale en situation de pauvreté) avec des taux de chômage et de pauvreté élevés (taux de pauvreté de 18 % pour un quartier prioritaire de la politique de la ville d’une agglomération moyenne).
- des communes faiblement peuplées avec une population en difficulté cumulant de nombreux facteurs de fragilité (10 % de la population régionale)
- des communes à dominante littorale marquées par un fort taux de personnes âgées et de fortes inégalités notamment pour la population jeune touchée par la pauvreté monétaire.
- les communes de l’espace périurbain éloignées (deuxième couronne) avec des fragilités liées aux niveaux de revenus (personnes avec des salaires modestes recherchant un immobilier au moindre coût), aux coûts de transports travail-domicile et à la composition familiale.

Pour répondre aux besoins spécifiques des personnes en situation de précarité, les professionnels de santé et du secteur social, appuyés par l’ARS se sont mobilisés pour mailler le territoire : d’’une part, de services de santé dédiés à la population plus précaire avec 17 PASS généralistes, 2 PASS psychiatrique, et deux unités de gynéco-obstétrique psycho-sociales (UGOMS) portés par les deux CHU afin de répondre plus spécifiquement aux problèmes rencontrés par les femmes ; d’autre part, d’un réseau d’équipes mobiles psychiatrie spécialisé dans les questions de précarité. Plus de 120 CMP pour les soins psychiatriques ambulatoires sont répartis dans les différents départements. Chaque département est également doté de Centres Départementaux de prévention médicalisée (ex CFPD), de Centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) et de Centres d’accueil et d’accompagnement à la réduction des risques des usagers de drogues (CAARUD) dont certains portent des actions hors les murs. En matière d’hébergement médico-social, le nombre d’hébergements médico-sociaux dédiés a progressé en quatre ans, de 46 à 72 places pour les appartements de coordination thérapeutique (+56 %), de 34 à 49 lits pour les lits haltes soins santé (+44 %), une couverture progressive sur l’ensemble des départements complétée par 15 lits régionaux d’accueil médicalisé fin 2017. Les professionnels libéraux se sont également mobilisés et, en exercice coordonnées ou non, sont porteurs de projets appuyés par l’URPS-ML et l’APLMS-PDL, pour améliorer l’accès aux soins de proximité pour les personnes en situation de précarité. En matière d’interprétariat, deux associations départementales sont financées et une étude régionale des besoins a été menée mettant en exergue l’évolution des besoins et les actions à mener.
Cette dynamique ligérienne a été favorisée également par des actions interinstitutionnelles, notamment avec la DRDJSCS et le réseau de cohésion sociale en département (notamment dans le déploiement du plan pauvreté) mais aussi avec un partenariat renforcé avec l’éducation nationale et la Protection Judiciaire de la Jeunesse (PJJ), avec une commission régionale santé justice autour des questions de santé pour les personnes incarcérées, avec les collectivités territoriales par des actions concertées dans le cadre de la politique de la ville et des contrats locaux de santé mais aussi en lien avec les membres de la CRSA, et plus particulièrement, les fédérations URIOPSS et la fédération des acteurs de la solidarité (ex FNARS). Ces deux fédérations portent depuis 2012 un conseil régional des personnes accueillies en structures sociales en capacité d’apporter leur expertise et de dialoguer en tant qu’usager notamment sur les questions d’accessibilité des soins.
La mobilisation des acteurs ligériens tant au niveau régional que local a été confirmée par l’évaluation des politiques publiques en faveur des publics les plus défavorisés conduite par l’ARS en 2013 et 2014.
Elle s’est poursuivie lors de l’élaboration du PRS2 par l’initiative des acteurs de proposer une démarche en deux temps :
- Dans un premier temps tirer des enseignements de l’évaluation conduite par l’ARS et des études régionales publiées au cours des quatre dernières années autour du sujet précarité par les différentes institutions, complétées par une bibliographie récente nationale
- Dans un deuxième temps, soumettre ces enseignements à l’expertise de groupes de travail régionaux et de représentants des institutions et associations locales concernés par le sujet lors de rencontres départementales.
Ces temps d’échange ont permis d’identifier des enjeux populationnels autour des questions de parcours et des enjeux structurants concernant la mobilisation des acteurs, tant les usagers (qu’ils soient représentés ou non), les professionnels et les institutionnels autour des questions de gouvernance.
La population des personnes en situation de précarité se caractérise :
Par une diversité et une complexité des situations de vie. Cette complexité se manifeste notamment dans le parcours des personnes par une difficulté du repérage et de l’accompagnement social et médicosocial. Par exemple, ces personnes peuvent être à la rue, ou hébergées en structures sociales, ou bien encore, dans des logements isolés, tant en milieu rural qu’en milieu urbain.
Par deux risques majeurs de rupture de vie : l’entrée dans la vie d’adulte et la deuxième partie de l’âge adulte :
- Pour les jeunes (adolescents et/ou jeunes adultes), des enjeux majeurs de continuité des soins sont constatés par les acteurs de terrain liés à des décrochages ou sorties des dispositifs scolaires, médico-sociaux ou sociaux, ou liés au changement de dispositif à la majorité. L’absence de revenus et de soutien social amènent un certain nombre d’entre eux à la rue, faute de logement accessible. Cette situation de précarité à haut risque «d’addiction » nécessite une coordination des politiques publiques institutionnelles autour de cette population très hétérogène.
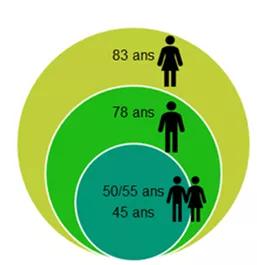
- En deuxième partie de vie, les personnes en situation de précarité ont une espérance de vie plus courte, liée aux parcours chaotiques et conditions de vie difficiles rencontrés. Ce sont souvent une ou plusieurs maladie(s) chronique(s) et addictions qui entrainent une dépendance physique prématurée en comparaison à la population générale.
Par des difficultés de prise en charge liées à une étroite intrication entre problèmes de santé mentale et addictions. Il apparait nécessaire de soutenir les actions concernant les conduites addictives (aux conséquences sociales bien connues, sur la vie familiale, le logement et l’emploi) avec une attention portée autour de l’articulation entre soins somatiques, santé mentale et accompagnement de la personne dans son projet de maintien dans le soin.
Par deux populations avec un besoin de soutien particulier :
- D’une part, les personnes migrantes, qu’elles soient réfugiées ou réinstallées ou sans statut administratif, en raison de leur parcours, de leur situation de vie difficile et de la barrière de la langue. C’est une population à risque qui a besoin de soutien pour l’accès et le maintien dans le soin.
- D’autre part, les personnes placées sous-main de justice, dont les conditions de vie en détention accroissent leurs problèmes de santé et la souffrance psychologique d’un parcours de vie initial souvent chaotique. Ces personnes nécessitent d’être soutenues dans leur parcours de soins pendant l’incarcération en les maintenant dans le soin (en milieu fermé comme en milieu ouvert) et au sortir de leur incarcération, épisode à haut risque de rupture de parcours de soins...).
L’élaboration du PRAPS est l’opportunité pour réaffirmer que l’accès au droit commun est le garant d’une équité d’accès aux soins.
Pour les personnes en situation de précarité, les études et retours d’expérience des professionnels, montrent que l’accès aux soins, se fait essentiellement de façon non programmée, soit en s’adressant à la PASS soit aux services d’urgences. Ce recours est lié à une difficulté d’accès aux soins en ville et à une absence d’accompagnement individuel ou médico-social.
En effet, les services de droit commun ne sont pas toujours adaptés aux spécificités des personnes en situation de précarité, même si certains dispositifs sont en voie d’adaptation. On peut citer en particulier les dispositifs de prise en charge des addictions CSAPA et CAARUD, les CFPD, les MSP, les CMP et les SSIAD.
Améliorer l’accès aux établissements de santé comme à la médecine de ville, est important pour offrir des réponses de proximité, qui évitent le recours inapproprié aux soins, le plus souvent par les services des urgences.
Cependant des dispositifs dédiés sont nécessaires pour préparer le retour au droit commun. Ces dispositifs dédiés font courir le risque de stigmatisation ou de l’impossibilité d’en sortir entrainant une exclusion supplémentaire.
Face à ces problématiques :
Un premier défi est celui de prendre en compte l’expertise de l’usager et de promouvoir son autonomie, corrélé à l’adaptation du système de santé
- Partant du principe que l’usager est un ‘expert’ de sa situation, les acteurs de terrain ligériens proposent de multiples actions en faveur d’un accompagnement de la personne visant l’autonomie, l’expression de ses préférences et le développement de l’estime de soi. Des démarches communautaires en milieu carcéral, le développement des compétences psycho-sociales, l’éducation thérapeutique, la réhabilitation psychosociale en psychiatrie concourent à un maintien dans le soin, à une stabilisation de la personne et à son inclusion dans la société
- Ces dynamiques sont complémentaires de l’amélioration de l’accès aux soins de proximité et de l’évolution des pratiques des professionnels et des bénévoles. L’évolution des pratiques justifie un soutien de l’ARS car c’est un levier pour la promotion d’une approche centrée sur la personne.
Un second défi est celui de l’équilibre et de la complémentarité à trouver entre dispositifs dédiés et accès aux services de droit commun. Plusieurs axes de travail sont identifiés :
- une adaptation du droit commun aux spécificités des personnes en situation de précarité, en établissements de santé tout comme en médecine de ville
- un soutien des professionnels de santé libéraux pour faciliter la prise en charge des personnes en situation de précarité
- une organisation territoriale des réponses à apporter pour les situations complexes et leur gestion
- et un accompagnement individuel ou médico-social adapté
Enfin le défi de la coordination des acteurs reste à organiser :
L’organisation d’une gouvernance interinstitutionnelle et d’une de coordination opérationnelle par département sont nécessaires, Elles sont d’autant plus nécessaires que les prises en charge sanitaires évoluent sont de plus en plus ambulatoires.
Trois niveaux d’actions sont à distinguer :
- Sur le plan infra-départemental, il s’agit de répondre au plus près des besoins de la personne (soins, logement, emploi) et faciliter la mobilisation des acteurs autour de l’accompagnement de la personne
- Sur le plan départemental, il s’agit d’organiser la coordination entre les dispositifs et entre les acteurs, et la convergence des politiques publiques reposant sur une gouvernance qui permet de mutualiser les financements dans les champs de la prévention, de la prise en charge et de l’accompagnement médico-social
- Sur le plan régional, il s’agit de piloter le PRAPS mais aussi de promouvoir les échanges d’expériences, la formation, le décloisonnement des dispositifs sanitaires, sociaux et médico-sociaux.
Le PRAPS 2018-2022, décline le projet régional de santé et ses orientations. L’enjeu d’‘aller vers les populations en situation de précarité est inscrit dans un objectif du Schéma Régional de Santé1. Huit actions déclinent le programme :
Une action concernant la reconnaissance et la prise en compte de l’expertise de l’usager pour favoriser son autonomie.
Deux actions structurant l’offre de santé et la coordination des acteurs :
- L’accès à la prévention et aux soins adapté à la diversité et à la complexité des situations de vie des personnes en situation de précarité
- La coordination opérationnelle des acteurs, l’organisation et l’identification du niveau pertinent de gouvernance.
Cinq actions visant à diminuer les risques de rupture de soins :
L’accès aux soins des jeunes. Il s’agit d’améliorer l’observation des situations sur les territoires pour mieux cibler nos actions et diminuer les ruptures de soins
L’accompagnement et l’accueil adapté pour les personnes en situation de précarité, vieillissant prématurément
- L’accès aux soins et à la prévention des personnes migrantes avec l’accès à l’interprétariat et les questions de parcours notamment des primo-arrivants
- L’accès aux soins et à la prévention des personnes placées sous-main de justice et l’anticipation des sorties
- Le soutien à la prise en charge globale des addictions des personnes en situation de précarité.
L’élaboration du PRAPS a reposé sur une méthodologie participative avec les instances de démocratie sanitaire et les partenaires du champ de la cohésion sociale.
Trois étapes ont été suivies :
- La capitalisation des enseignements tirés des évaluations internes ARS et des études publiées au cours des trois dernières années
- L’expertise de ces enseignements par les acteurs territoriaux : une rencontre par département.
- L’identification des enjeux et objectifs opérationnels par deux groupes de travail :
- Le groupe de travail permanent ‘Précarité’ de la CRSA
- Le groupe de travail ARS / DRDJSCS
-
Evaluation intermédiaire du PRS Pays de la Loire 2012-2016 – Politique régionale en faveur de la santé des populations en grande vulnérabilité – Rapport final. Mars 2014 (et rapport final provisoire de Janvier 2014)
-
Evaluation des politiques en faveur des jeunes de -20 ans 2015-2016 ARS Pays de la Loire
-
Evaluation de la valeur ajoutée des équipes mobiles dans les interventions à domicile des secteurs de psychiatrie adulte des Pays de la Loire . Décembre 2015 ARS Pays de la Loire
-
Evaluation des dispositifs bénévoles de veille, de repérage, d’écoute, et d’orientation des personnes en souffrance psychique avec comportements suicidaires .Rapport final. Itinere Conseil – ARS 2014.
-
«Enquête sur des parcours singuliers de santé de personnes dites « en grande vulnérabilité» Laboratoire Espaces et Sociétés (ESO Angers) – UMR CNRS 6590
-
Etude régional 2014 – Pensions de famille en Pays de la Loire DRDJSCS
-
Synthèse régionale des diagnostics territoriaux partagés à 360°. DREAL – DRDJSCS Janvier 2016. Observations et Statistiques Collection n°409.
-
L’état de pauvreté en France .Notes de l’Observatoire n°1, octobre 2013. Observatoire des inégalités.
-
« Caractérisation des quartiers de la politique de la ville dans les Pays de la Loire » Première typologie des QPV - INSEE juin 2016
-
Fragilités sociales et besoins en santé : des situations différenciées d’un territoire à l’autre ; INSEE Analyses Pays de la Loire n°35 2016
-
Comment mieux prendre en charge la santé des personnes sans domicile ? Repérage de pratiques innovantes. Mai 2016 n° 18 Les contributions. ANSA / DGCS
-
Synthèse régionale Pays de la Loire - Plan pluriannuel de lutte contre la pauvreté. 2015
-
« Trop vieux pour la rue, trop jeunes pour la maison de retraire : l’accompagnement des personnes sans domicile fixe vieillissantes dans le département de la Sarthe » Mémoire par Hélène Descourtieux, EHESP mars 2015
-
Addictions & lutte contre les exclusions : Travailler ensemble. Fédérations Addictions et FNARS. 2015
-
La santé et l’accès aux soins, une urgence pour les femmes – rapport 2017 du Haut Conseil pour l’égalité
1 Objectif Opérationnel No. 2 (Orientation stratégique 3) : Développer les services et réponses « allant vers » les populations en fragilité sociale






