Une évolution quantitative et qualitative de l’offre en établissements pour adultes en situation de handicap1
- Depuis 2010, les capacités d’accueil en établissements adultes ont progressé, avec un taux d’équipement globalement au-dessus de la moyenne nationale.
L’évolution de l’offre en établissement adulte (données STATISS 2016) s’est traduite par une augmentation des taux d’équipement MAS (de 0,75 à 1), FAM (de 0,59 à 0,8) et ESAT (de 3,52 à 3,6) entre 2010 et 2016.
Les taux d’équipement MAS, FAM et ESAT se caractérisent cependant par une stagnation entre 2012 et 2015, l’augmentation des capacités étant neutralisée par l’évolution démographique.
Au 1er janvier 2016, le taux d’équipement en établissement d’hébergement pour adultes en situation de handicap en région Pays de la Loire est au moins égal (FAM) ou supérieur (MAS, foyers de vie) aux taux d’équipement nationaux pour chacune de ces catégories d’établissements. - D’un point de vue qualitatif, les organismes gestionnaires se sont inscrits plus largement, notamment sous l’effet du développement de la contractualisation, dans des logiques d’efficience et de qualité.
En témoignent par exemple, certains indicateurs flash PH 2016, desquels il ressort que : 92 % des personnes accompagnées en établissements adultes (ESAT, FAM, MAS, CRP/CPO) bénéficient d’un projet personnalisé formalisé ; et 90 % de ces établissements médico-sociaux ont mis en place des modes d’expression collective, dans une logique de développement de la participation sociale.
La diffusion des recommandations de bonnes pratiques dans les établissements et services tend à se généraliser. Elle contribue au renforcement de la qualité de vie des personnes accompagnées mais aussi des prestations délivrées dans ces structures.
La vie autonome et à domicile est favorisée autant que possible
Un nombre croissant de personnes en situation de handicap souhaite choisir son lieu de vie. Le dispositif historique d’accompagnement des personnes en situation de handicap n’apporte plus à bon nombre d’entre elles les réponses qu’elles attendent à leur besoin légitime d’inclusion et d’insertion dans la cité.
Les conférences nationales du handicap de 2014 puis 2016 ont insisté sur le développement d’une offre de logements adaptés qui permettent aux intéressés le libre choix de leur mode de vie.
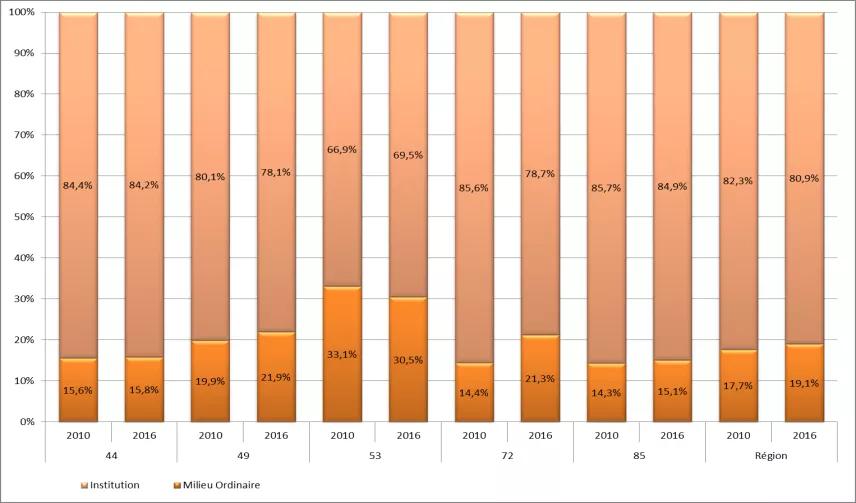
La programmation médico-sociale résultant du PRS 1 s’est d’ores et déjà inscrite dans cet objectif. Ainsi, la part de l’offre de service en milieu ordinaire (SAMSAH-SSIAD) est passée de 17,7 % en 2010 à 19,1 % en 2016 (cf graphique 1 en fin de document).

Le développement des groupes d’entraide mutuelle (26 GEM au 1er janvier 2016), soutenu en région Pays de la Loire (26 GEM), va également dans le sens d’une société plus inclusive2.
Une entrée en établissements et services médico-sociaux adultes soumise à une pression forte et nécessairement croissante.
La pression à l’entrée en établissements et services médico-sociaux apparait deux fois plus forte sur le champ adultes (taux de rotation 11 %) que sur le champ enfants (22 %)(ES 2014).
Ce taux apparait légèrement inférieur à la moyenne nationale, avec cependant des variations selon les catégories d’établissement et services.
Ainsi, le taux de rotation s’établit en 2014 à 8,7 % en FAM, 8,9 % en MAS et 10,4 % en FV. Il est globalement plus important pour les services avec 13,1 % en SAVS et 20,7 % en SAMSAH (ES 2014).
Ce constat est à considérer au regard de la pression démographique sur certains territoires, mais aussi de l’évolution de la structure par âge des personnes en situation de handicap dans les établissements et services.
Il apparait ainsi que 53 % des personnes présentes en établissements d’hébergement en 2014 ont moins de 45 ans; cette proportion s’établit à 54 % pour les personnes accompagnées par des services en 2014 (ES 2014).
L’âge moyen à l’entrée des présents en établissements et services médico-sociaux au 31/12/2014 est de 32 ans ; il est de près de 37 ans pour les nouveaux entrants en 2014 (ES 2014), ce qui traduit une entrée plus tardive dans les ESMS adultes, en lien avec une faible rotation des effectifs (données identiques aux moyennes nationales).
Les durées moyennes de séjour des personnes sorties d’établissements en 2014 s’établissent à près de 11 ans en FV et MAS, à 13 ans pour les FAM (la DMS des présents s’établit autour de 10 ans pour chacun de ces 3 types de structures). Pour les services, cette durée tend à augmenter : 2,7 années pour les sortants de SAMSAH (3,1 pour les présents) ; 4,4 années pour les sortants de SAVS (6,1 pour les présents) (ES 2014).
Les orientations vers le secteur adulte en attente de mise en œuvre ne peuvent précisément être déterminées sur l’ensemble des territoires de la région, compte tenu de l’absence de système régional de suivi des orientations.
Néanmoins, l’existence de besoins d’accompagnement médico-social non couverts sur le secteur adultes est établie, avec des personnes sans solution au domicile (cf notamment état des listes d’attente communiquées pour la Loire-Atlantique, la Sarthe et le Maine-et-Loire).
En Loire-Atlantique par exemple, le taux d’exécution des orientations sur le secteur adulte se situe entre 60 et 65 % pour les établissements et est inférieur à 40 % pour les services (données Conseil départemental de Loire-Atlantique-2016).
Par ailleurs, l’analyse de quelques indicateurs visant la caractérisation de situations d’inadéquation permet d’apprécier dans une certaine mesure la pression de la demande :
-
Le nombre de jeunes en situation d’amendement Creton (jeunes de plus de 20 ans maintenus en établissements pour enfants) s’établit à 420 jeunes au 31/12/20163, dont 355 en IME (soit 9,5 % des effectifs IME). Par ailleurs, 1 567 jeunes étaient âgés à cette date de 16 et 19 ans (cette tranche d’âge représentant près de 38 % des effectifs IME). Il ressort des données d’enquête 2015 auprès des établissements que plus d’1/3 avaient une orientation ESAT (avec ou sans foyer d’hébergement), près de 20 % ont une orientation FAM, et moins de 15% une orientation MAS.
-
Les besoins d’accompagnement de personnes hospitalisées au long cours notamment en psychiatrie : selon les résultats de l’enquête réalisée en 2012 auprès des établissements de santé autorisés en psychiatrie, a minima 430 personnes étaient hospitalisées au long cours, alors que leurs besoins relevaient d’un accompagnement social ou médico-social (dont 288 relevant d’un accompagnement par un ESMS pour personnes en situation de handicap).
Il ressort des données d’activité des mêmes établissements (données PMSI psychiatrie 2015) que 330 patients entre 20 et 60 ans ont eu un séjour de plus de 292 jours en hospitalisation temps plein (entre 56 et 82 patients concernés selon les départements), la nature des besoins d’accompagnement n’étant cependant pas précisément qualifiée. -
Des établissements de santé, et les dispositifs de coordination de l’aval4, identifient également des situations relevant (ou susceptibles) de relever d’un accompagnement médico-social et qui ne trouvent pas réponse (a minima une cinquantaine de situations repérées à ce titre en janvier 2017, hors champ psychiatrie5).
Des parcours marqués par un manque de fluidité et des risques de rupture
Ce manque de fluidité peut conduire à des ruptures de parcours, particulièrement identifiables lors du passage à l’âge adulte. Ex : un accompagnement médicalisé (type SESSAD) peut s’interrompre à 20 ans, faute de passage de relais possible.
Par ailleurs, lorsqu’une solution est trouvée, il est fréquent qu’un établissement ou un service, adapté au départ, se révèle peu à peu débordé par l’évolution naturelle du handicap et continue de porter, sans aide et sans compétence véritable, un « cas » qui cristallise les tensions et finit par le dépasser. L’issue est souvent le recours brutal à l’hospitalisation en psychiatrie, sous forme d’épisodes récurrents, de plus en plus fréquents, qui ne résolvent rien et débouchent finalement soit sur l’échec de l’hébergement de longue durée en milieu hospitalier psychiatrique, soit sur l’échec du retour sans réelle perspective au domicile familial (cf illustrations à partir de « situations de vie » dans le rapport Piveteau).
L’évolution des publics, et des besoins d’accompagnement, en lien notamment avec le vieillissement et les besoins de médicalisation, conduit à interroger les modes d’intervention, ainsi que les conditions d’organisation et de fonctionnement des ESMS
L’évolution des profils et des besoins d’accompagnement des adultes en situation de handicap se caractérise par plusieurs tendances :
Des besoins de médicalisation d’une partie des accompagnements notamment dans les établissements et services relevant de la compétence des Conseils départementaux en lien notamment avec le vieillissement et la complexification des problématiques de santé.
Le vieillissement des résidents accueillis en foyer de vie est de ce point de vue caractéristique puisque l’âge moyen des personnes présentes en foyer de vie au 31/12/2014 est de 44 ans en région ; la part des 55 ans et plus s’établit à près de 25 % à la même date (ES 2014).
Ces structures sont ainsi marquées par des situations d’inadéquation potentielles de certains résidents en foyer de vie et une évolution des qualifications du personnel exerçant dans les foyers de vie pour personnes en situation de handicap vieillissantes avec notamment un renforcement des compétences aides-soignants et AMP.
Dans ce contexte, des équipes mobiles de médicalisation ont été créées à titre expérimental, en Loire-Atlantique et en Vendée, en vue de garantir une prise en charge adaptée aux PHV accompagnées en FV, et à titre subsidiaire en SAVS, en garantissant la coordination et la continuité des soins dans une logique d’anticipation des situations de crise pouvant conduire à des hospitalisations inadaptées.
Ces besoins accrus d’accompagnement en soins s’observent également pour les structures médicalisées, marquées par le même type d’évolutions.
Ce constat est corrélé par le fait que l’accueil en établissement se resserre globalement sur les situations les plus complexes. Ce sont les situations potentiellement en risque de rupture.
Il est à noter par ailleurs que seuls 1,2 % des patients pris en charge par une structure d’hospitalisation à domicile relevaient en 2013 d’une structure d’hébergement médico-sociale, alors même que ces structures ont vocation à venir en soutien de la prise en charge qui permet à une personne atteinte de pathologies lourdes, complexes et évolutives6.
Cet enjeu est à mettre en lien pour une grande partie avec le vieillissement des populations accompagnées7 :
Sur le plan régional, seules les données liées au nombre de personnes en situation de handicap vieillissantes accompagnées par une structure médico-sociale sont disponibles. Fondées sur un critère d’âge, elles ne permettent toutefois pas d’identifier précisément le nombre de personnes en situation de handicap vieillissantes, le critère d’âge étant insuffisant pour déterminer cette qualification.
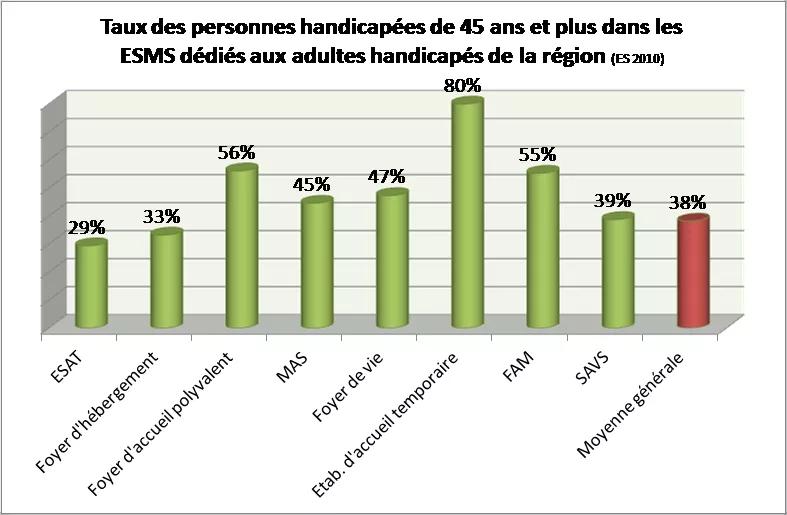
En Pays de la Loire, en 2010, 6 729 personnes en situation de handicap ayant 45 ans et plus étaient accompagnées dans des ESMS dédiés aux adultes en situation de handicap. Cette population représentait 38 % de l’ensemble des adultes en situation de handicap de ces établissements et services. Les personnes de plus de 45 ans bénéficiant d’un accompagnement médico-social se situaient principalement en ESAT et foyer de vie.
Avec une proportion de personnes en situation de handicap de plus de 45 ans variant de 29 % (ESAT) à 56 % (foyer d’accueil polyvalent) des usagers accueillis au sein des établissements médico-sociaux, les établissements médico-sociaux sont largement concernés par la problématique du vieillissement de leurs usagers (à noter : les structures d’hébergement temporaire semblent constituer une modalité d’accueil privilégiée pour ce public).
Une offre spécifiquement dédiée au public en situation de handicap vieillissant (883 places) a été développée en région, avec des pratiques différentes selon les départements.
En 2014, 47 % des personnes accompagnées en établissements d’hébergement et 46 % par des services ont plus de 45 ans, traduisant une avancée en âge des personnes accueillies en établissements et services médico-sociaux.
En réponse, 30 % des ESMS ont des partenariats formalisés spécifiques à l’accompagnement des PHV (indicateurs flash PH 2016).
Face à ces évolutions, les enjeux pour le secteur sont nombreux : anticipation des réponses face à un phénomène qui a vocation à s’amplifier ; personnalisation des modes d’accompagnement ; diversification des choix de vie ; disponibilité des compétences, notamment paramédicales (avec formation, gestion prévisionnelle des emplois et compétences) ; prévention de l’épuisement des aidants…
La gestion des comportements problèmes devient une préoccupation majeure pour les ESMS, confrontés à l’évolution des publics accueillis.
L’enquête ES 2014 s’est attachée à mettre en exergue les « comportements anormalement agressifs » repérés par les ESMS : la part des réponses affirmatives à cette question varie, pour les établissements d’hébergement, entre 27 % (FH) et 43 % (FAM).
L’émergence de nouveaux besoins et de nouvelles attentes des personnes fait apparaitre la nécessaire diversification des réponses médico-sociales.
Le droit à la personnalisation de son accompagnement, reconnue notamment dans la loi du 2 janvier 2002, implique, pour les personnes, le droit à la personnalisation de leurs parcours, dans sa dimension spatiale et temporelle.
La majorité des accueils en MAS-FAM se fait en hébergement à temps plein au sein d’un même établissement. Il existe pourtant des formes alternatives permettant de personnaliser les modes d’accueil et d’hébergement, en articulation, éventuellement avec d’autres établissements ou services.
La plupart des accueils en MAS-FAM se fait pour un temps long. Des changements sont toutefois possibles qu’ils soient choisis ou rendus nécessaires par l’évolution des besoins de la personne. L’enjeu pour les professionnels est de faciliter les périodes de transitions, que ce soit lors de l’entrée ou de la sortie.
A titre d’illustration, l’arrivée de jeunes adultes (Creton notamment) suggère une adaptation des modes d’accompagnement pour un public qui n’est pas près au « tout institutionnel » : accompagnement transitionnel d’un semi-internat enfant vers un établissement adulte…
La dynamisation des parcours des adultes (« on n’entre pas pour toujours en établissement ») en situation de handicap invite à réinterroger l’adéquation des besoins et de l’offre pour fluidifier les parcours.
L’offre en accueil de jour et en accueil séquentiel en structures adultes apparait de ce point de vue insuffisamment développée.
Les besoins de répit peinent à trouver des réponses en région alors même que le nombre de places d’accueil temporaire en structures adultes en région figure parmi les plus importants au niveau national : 160 places en FAM, MAS, établissement dédié (données 2015).
Le taux d’occupation, variant de 50 à 100 %, témoigne d’une sous-utilisation de ces capacités et pour une partie des capacités, une utilisation comme place d’accueil permanent. A l’occasion des groupes de travail animés en 2015, plusieurs freins à l’accès à cette offre ont été identifiés tenant notamment à une visibilité insuffisante, ainsi qu’à une inadaptation partielle de l’accueil temporaire sur les territoires (modes d’orientations et de gestion des demandes, conditions d’organisation et de fonctionnement, compétences mobilisables..).
Modèles d’habitat adapté/inclusif
Des modèles d’habitat adapté/inclusif sont expérimentés ou déployés dans un cadre juridique et financier variable selon les territoires et le positionnement des acteurs. Une rencontre technique régionale organisée en février 2016 a permis de faire émerger un certain nombre de réponses possibles, qu’il convient de partager plus largement. L’évaluation des besoins et attentes reste cependant difficile à conduire et la construction individuelle de ces projets n’est pas toujours pleinement appréhendée par les professionnels, que les personnes soient au domicile ou en établissement.
L’offre de services, bien qu’en progression, demeure insuffisante et dans certains cas inadaptée.
L’offre de services (SAMSAH, SSIAD, SPASAD) pour personnes en situation de handicap a augmenté de près de 30 % entre 2010 et 2016 (données FINESS 2010 et 2016).
Pour autant, alors même que le taux de rotation sur les services est globalement plus important qu’en établissement, l’accès à cette offre apparait difficile et les durées moyennes d’accompagnement tendent à s’allonger (cf données chiffrées reprise en point 1 du II).
Les services d’accompagnement médico-social pour adultes handicapés (SAMSAH) se caractérisent par une grande variété, tant des publics que des modalités d’intervention. La couverture territoriale des services ne permet pas par ailleurs un égal accès de la population sur les territoires8.
Ils sont marqués par les mêmes évolutions du public que les établissements (vieillissement, complexité des situations avec des enjeux de coordination).
La nature même de leurs interventions au service du « virage inclusif » (emploi et habitat notamment) justifie le développement d’une stratégie régionale, coordonnée avec les Conseils départementaux.
L’adéquation des prestations des services de soins infirmiers à domicile (SSIAD) aux besoins des personnes en situation de handicap a pu être analysée (amplitude horaire, taux d’activité, motifs de refus de prise en charge…) dans le cadre de l’étude SSIAD conduite en région.
Il ressort de l’analyse de données d’activité des SSIAD que l’alourdissement de certaines prises en charge au domicile peut rendre difficile l’intervention effective de ces services.
Des insuffisances sont observées pour l’accompagnement de certains types de handicaps (ex : offre de services spécialisée pour personnes déficientes sensorielles en Mayenne et en Sarthe). Ce constat doit conduire à interroger les modes d’intervention sur les territoires/l’accessibilité à l’offre de service.
Proposition 1 : Accompagner l’évolution des besoins d’accompagnement et de l’offre, en particulier pour les situations complexes
En raison de l’évolution de la santé et/ou des capacités fonctionnelles, les besoins en soins et en compensation de la personne peuvent évoluer, en établissement et au domicile. En lien principalement avec les besoins de médicalisation et le vieillissement des populations, il s’agit de :
-
Favoriser le repérage des situations complexes, de vieillissement et partant, les risques de rupture.
-
Poursuivre le développement de l’offre d’accueil et d’accompagnement en particulier pour les personnes en situation de polyhandicap et de handicap psychique, ainsi que pour d’autres situations de handicap complexe.
-
Déployer le plan d’actions et le référentiel régional sur l’accompagnement des personnes en situation de handicap vieillissantes, et favoriser notamment le lien avec le secteur personnes âgées pour des parcours adaptés et sans rupture.
-
Favoriser le décloisonnement des secteurs sanitaire/médico-social/social et les coopérations entre établissements et services, pour accompagner notamment une montée en compétences/expertises des professionnels et prévenir les ruptures de parcours (prises en charges partagées/concertées pour les situations les plus complexes).
-
Renforcer le soutien à la famille et aux aidants
-
Développer de nouvelles modalités de réponses en soutien à ces évolutions : SSIAD (renforcé), hospitalisation à domicile -HAD, équipes mobiles de médicalisation,…
Proposition 2 : Développer des modes d’accompagnement, au plus près des besoins et attentes des personnes et permettant de proposer des réponses au plus grand nombre
Accompagner l’évolution et la transformation de l’offre en s’appuyant notamment sur :
-
les pôles de compétences et de prestations externalisées ;
-
le développement des interventions hors les murs ;
-
la diversification des prestations rendues (accueil de jour, accueil en internat pour situations de handicap complexe, accueil séquentiel…) ;
-
l’adaptation des structures existantes aux publics accueillis (renforcement des moyens humains dans les structures sous-dotées, mise à disposition d’outils favorisant la communication des personnes, formation du personnel) ;
-
l’identification et la reconnaissance de la fonction d’expertise et de ressources (lien SRAE).
Proposer une diversification et une graduation de l’offre d’accueil et d’accompagnement (accueil séquentiel / temporaire / de jour…), pour chaque moment de la vie.
Objectif : Développement et personnalisation des modes d’accueil et d’hébergement dans la logique « Réponse accompagnée pour tous »
-
Pour les personnes sans solution, proposer au sein des établissements et services médico-sociaux des réponses souples et modulaires dans le cadre de la mise en œuvre des plans d’accompagnement global (PAG9) : étudier les conditions de prises en charge partagées, doubles notifications (ex : FV+SAMSAH ou MAS+SAMSAH lors d’un retour en famille le week-end…)
-
Envisager des projets de départ de l’établissement ou service médico-social, et dynamiser les parcours ; favoriser dans ce cadre la réévaluation des situations et des projets de vie
-
Prendre en compte au sein des établissements les attentes des personnes qui ont un projet de vie autonome (ex : logement d’essai pour évaluer les potentialités…programme d’apprentissage ; lien foyer et service d’aide à domicile…)
- Proposer des modes d’accueil et d’hébergement souples et adaptés :
- Mise en œuvre de réponses modulaires au sein des ESMS, avec une diversification des modes d’accompagnement : en terme de temporalité (accueil temporaire, séquentiel, la journée, la nuit ou les deux) ; en terme de lieux (au sein d’unités de vie, d’appartements semi-autonomes ou de réseaux d’accueillants familiaux, accueils de jour itinérants…)
- Coopération avec des établissements et services susceptibles de répondre de façon complémentaire aux besoins et attentes des personnes.
- Développer des dispositifs de transition pour les jeunes adultes (Creton) ; pour les personnes en situation de handicap vieillissantes en intégrant la question de la cohabitation des publics.
-
Réorganiser l’offre d’accueil temporaire et de jour sur les territoires, et l’optimiser à partir d’une restructuration, une diversification et une organisation propre à ce mode d’accueil. A partir des travaux conduits en 2015, finaliser, en lien avec les conseils départementaux et les MDPH, l’élaboration d’un plan d’actions pour l’accueil temporaire adultes, intégrant des objectifs visant : la restructuration de l’offre d’accueil temporaire et de jour et une amélioration de l’accès à cette offre (systèmes d’information et gestion des places disponibles ; révision des modes d’orientations et d’admission ; plan de communication…)
Objectifs : Soutenir les aidants et garantir un fonctionnement adapté de l’hébergement temporaire et de l’accueil de jour.
Soutenir les projets d’habitat inclusif :
-
Faire un diagnostic des besoins des personnes en situation de handicap accompagnées par un établissement sanitaire ou médico-social qui souhaiteraient accéder à des formes d’habitat inclusif ;
-
Structurer, en lien avec les partenaires concernés, les conditions d’une observation régionale de l’habitat inclusif (en lien avec l’observatoire national installé en 2017) ;
-
Développer et accompagner des projets d’habitat inclusif (aide spécifique prévue dans la stratégie nationale) ;
-
Faciliter l’accès aux logements adaptés.
-
Développer, expérimenter de nouveaux modes d’intervention : équipe mobiles, HAD, SSIAD…
-
Développer l’offre de services (cf proposition 3)
Proposition 3 : Dans le cadre d’un soutien du maintien en milieu de vie ordinaire, poursuivre le développement et l’adaptation de l’offre de services
Garantir une observation des besoins de santé à domicile
Poursuivre le développement de l’offre de services adultes
A partir des évaluations SSIAD et SAMSAH :
-
faire évoluer l’offre de services et son positionnement : constituer un référentiel régional SSIAD-PH, incluant les principes d'organisation territoriale
-
garantir l’adéquation des prestations de services aux besoins et attentes des personnes. Ex : interroger la pertinence d’une intervention SSIAD en sortie d’hospitalisation…
Dans ce cadre, prendre en compte et venir en soutien de nouveaux modes de vie (logements adaptés, accueils collectifs mixtes…)
Proposition 4 : Soutenir l’accompagnement au changement au sein des établissements et services médico-sociaux et l’évolution des pratiques professionnelles
Accompagner la diffusion des recommandations de bonnes pratiques de l’agence nationale de l'évaluation et de la qualité des établissements et services sociaux et médico-sociaux (ANESM) auprès des MAS-FAM
Animer et soutenir les organismes gestionnaires dans leurs réflexions éthiques
Développer les formations communes et pluridisciplinaires
Favoriser l’évolution des pratiques professionnelles
Eléments de contexte national :
-
Relevé de décisions du Comité interministériel du handicap, 2 décembre 2016
-
Stratégie nationale pour soutenir et accompagner les aidants de personnes en situation de handicap
-
Démarche nationale en faveur de l’habitat inclusif pour les personnes en situation de handicap
-
Déploiement du schéma handicaps rares et des pôles de compétences et de prestations externalisées ; déclinaison du 3ème plan autisme ; démarche « Réponse accompagnée pour tous »
Documents/rapports nationaux :
-
ANESM - Recommandations de bonnes pratiques professionnelles - Qualité de vie en MAS-FAM »
-
ANESM – Recommandations de bonnes pratiques professionnelles - « Les comportements-problèmes » au sein des établissements et services accueillant des enfants et adultes handicapés : Prévention et réponses.
-
DGCS – Enquête nationale relative à l’habitat alternatif/inclusif pour personnes handicapées, personnes âgées, personnes atteintes d’une maladie neurodégénérative ou de leurs aidants – Février 2017.
Etudes régionales :
-
Evaluation des besoins de santé – Médico-social – ARS - Exploitation enquête ES 2014.
-
« Modalités d’accompagnement des SAMSAH de la région Pays de la Loire » - CREAI - mars 2013.
-
ARS - Référentiel et plan d’actions régional pour l’accompagnement des personnes handicapées vieillissantes accompagnées par une structure médico-sociale.
-
ARS – Bilan des inspections MAS-FAM 2011-2012.
-
ARS - Etude régionale sur l’offre SSIAD en région PDL, 2017.
-
CREAI – Evaluation des groupes d’entraide mutuelle – 2015.
-
ARS - Plan d’action régional pour l’accès aux soins des personnes en situation de handicap.
-
ARS - Conclusions du groupe de travail accueil temporaire adultes – 2015.
-
CREAI – Remontées d’expériences de « réponses alternatives pour les personnes handicapées en situation de rupture de parcours » en Pays de la Loire – mars 2017.
-
Difficulté à voir les besoins non couverts (pas de données chiffrées fiabilisées) mais engagement dans le cadre du PRS à mettre en œuvre les systèmes d’information correspondants.
-
Pas de démarche d’évaluation des besoins par déficiences (hormis quelques focus populationnels : handicap psychique, autisme, polyhandicap, en lien avec les plans en cours ou à venir).
-
Exploitation des données disponibles (études et indicateurs régionaux, rapports nationaux) ; échanges/consolidation dans le cadre d’une concertation avec des représentants de la CSMS
1 Bases de données : DREES – STATISS : http://drees.social-sante.gouv.fr/ Indicateurs tableaux de bord ANAP (Indicateurs flash PH 2016 (données 2015))
2 Cf Démarche d’évaluation régionale des GEM Pays de la Loire – CREAI – 2015.
3 Données issues tableau de bord ANAP 2015.
4 Créés à l’issue d’un appel à candidatures lancé par l’ARS en 2012, ces dispositifs ont une double mission : une mission d’observation, d’analyse et de partage des données entre acteurs, et une mission d’appui, voire de régulation, assurant la meilleure fluidité possible des parcours en aval du court séjour hospitalier.
5 Données collectées par les dispositifs de coordination de l’aval en janvier 2017.
6 Note d’analyse sur l’hospitalisation à domicile en Pays de la Loire. Novembre 2014 (site internet ARS).
7 Référentiel et plan d’actions régional pour l’accompagnement des personnes en situation de handicap vieillissantes accompagnées par une structure médico-sociale.
8 Cf étude CREAI 2013 sur les modalités d’accompagnement des SAMSAH de la région Pays de la Loire.
9 Article 89 de la loi du 26 janvier 2016 de modernisation de notre système de santé ; Démarche « Une réponse accompagnée pour tous ».