

L’amélioration du parcours de santé des personnes souffrant de troubles psychiques ou vivant avec un handicap psychique est un enjeu prioritaire. De plus en plus sollicités, en particulier dans le champ de l’enfance, les acteurs de la psychiatrie doivent aussi répondre à de fortes attentes pour améliorer la réponse aux situations de crise, l’accès au diagnostic et à des soins les plus précoces possibles, assurer une continuité sans faille des soins au long cours. Par ailleurs, le champ de la santé mentale connait une évolution majeure en faveur de la promotion des capacités des personnes et du maintien de leur engagement dans une vie sociale et active comprenant une plus grande implication dans leur projet de soins et de vie. Cet enjeu entraine une profonde mutation du champ d’intervention des acteurs de la santé mentale qu’il s’agit d’accompagner : à la fois par des modalités d’organisation des accompagnements et des services en développant l’ambulatoire et en s’appuyant sur des partenariats entre les champs sanitaire, social et médico-social. Il s’agit également de renforcer l’accès à des modalités et techniques de prise en charge diversifiées ayant démontré leur efficacité et prenant en compte l’ensemble des déterminants du handicap psychique. Enfin, il importe d’accompagner la mise en place d’une coordination étroite avec les acteurs de la santé mentale pour assurer la continuité et la coordination de l’intervention socio-sanitaire.
Malgré des avancées notables sur certains territoires avec la mise en place d’équipes mobiles, y compris pour des soins intensifs, un travail sur l’organisation des CMP pour une améliorer les délais de réponse, une meilleure information des professionnels, la mise en place de consultations avancées en MSP, l’émergence de la télé-psychiatrie, l’accès aux soins reste difficile et inégal selon les territoires. En effet, l’accès à des professionnels de la psychiatrie, notamment pour un avis spécialisé de psychiatre est jugé difficile par la majorité des acteurs, en premier lieu par le médecin généraliste. Plusieurs causes ont été identifiées pouvant contribuer à ces difficultés d’accès aux soins. Il faut noter une connaissance insuffisante de la part du public et des professionnels du premier recours de l’organisation des soins parfois peu lisible, corrélée à un manque d’échanges entre professionnels (du premier recours et de la psychiatrie). De la même façon, une formation et une sensibilisation insuffisantes des acteurs du premiers recours par rapport au repérage des premiers signes émergents. Enfin, une intégration difficile de l’offre de ville spécialisée dans le parcours de soins, une hétérogénéité de la structuration de l’offre selon les territoires et parfois au sein même du même territoire de santé, des écarts de densité de professionnels.
L’accès aux soins psychiatriques est plus difficile pour certaines populations vulnérables, éloignées du soin : personnes en situation de précarité, enfants et adolescents, personnes âgées, personnes isolées et/ou éloignées, détenus et personnes sortant d’incarcération, personnes en situation de handicap, migrants..
La prise en compte de l’état de santé somatique des personnes atteintes de troubles psychiatriques sévères est insuffisante alors que la prévalence des pathologies somatiques y est élevée. Le taux de mortalité est plus important que dans la population générale, avec une espérance de vie diminuée.
Peu structurée, peu lisible et partielle, avec une pluralité d’intervenants, l’organisation des appels et de la gestion des crises et des urgences en psychiatrie est peu connue des usagers, des aidants et des professionnels, à l’exception notable d’un territoire du la région. Des dysfonctionnements et des limites de la gestion des urgences psychiatriques sont globalement identifiés : organisation et fonctionnement des services d’urgences mal adaptés, difficultés d’accès à une hospitalisation en milieu psychiatrique, permanence des soins en psychiatrie insuffisamment structurée, et insuffisance dans les dispositifs de réponse et d’interventions rapides y compris au domicile.
Des difficultés de coordination des acteurs entre le secteur psychiatrique et les secteurs médico-social et social sont à souligner pour l’organisation des interventions précoces et concomitantes des personnes en risque ou en situation de handicap psychiques en ambulatoire.
Dans l’objectif de promouvoir les capacités de la personne en vue de l’insertion ou du maintien dans la cité et son implication dans l’élaboration de son projet de soin et de vie, les modalités et les techniques de prise en charge diversifiées, doivent concerner toutes les personnes en risque ou en situation de handicap psychique (y compris pour l’entourage qui doit être soutenu). En ce sens, les techniques de réhabilitation psycho- sociale commencent à se développer dans la région. Cela nécessite des processus et des outils partagés par les différents acteurs en lien avec la MDPH pour l’évaluation du handicap psychique. La question de l’accès et du maintien dans le logement est centrale.
L’offre médico-sociale dédiée aux personnes avec handicap psychique est lacunaire. L’organisation et le fonctionnement de l’offre non dédiée et majoritairement orientée pour l’accueil des personnes en situation de handicap mental, doivent s’adapter aux spécificités du handicap psychique (manque de souplesse, de fluidité). D’autre part, les demandes d’accompagnement médico-social demeurent importantes, avec une pression importante à l’entrée des ESMS particulièrement au passage à l’âge adulte et pour les situations liées au vieillissement.
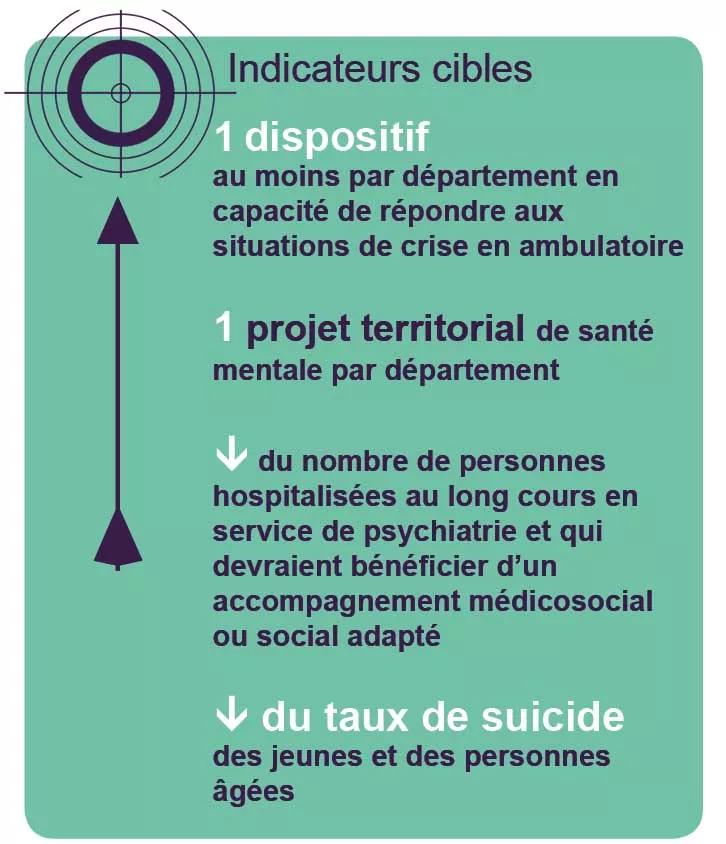
La prévention, la promotion de la santé mentale, la lutte contre la stigmatisation des troubles et du handicap d’origine psychique doivent être poursuivies de même que la lutte contre le suicide dont les indicateurs régionaux demeurent encore défavorables.
Dans une approche globale et transversale, la santé mentale concerne plusieurs domaines d’intervention : la prévention, les soins, l’accompagnement, la participation à la vie sociale et aux instances de concertation : CLSM, CLS, CTS, commission des politiques publiques.
Lutte contre la stigmatisation dans le champ de la santé mentale et Prévention du suicide et des conduites suicidaires
- Soutien à la mise en place d’actions d’information et de sensibilisation en direction de la population générale et de publics ciblés notamment vulnérables
- Actions d’information, de sensibilisation pour des publics ciblés (élus, enseignants, policiers, etc...)
- Montée en compétence des professionnels des médias (programme papageno) et des institutions (sensibilisation psycom)
- Inclusion de la promotion de la santé mentale dans le parcours éducatif de santé et dans le secteur du travail
- Formation des professionnels de recours, à l’intervention de crise suicidaire et des sentinelles, au repérage des personnes en souffrance
- Harmonisation et mise en cohérence de l’offre d’écoute psychologique
- Mise en place d’une stratégie de recontact des personnes ayant fait une tentative de suicide, en post hospitalisation
Améliorer l’accès au diagnostic et aux soins psychiatriques
- Améliorer le repérage :
- Sensibilisation des acteurs aux principaux signes d’alerte
- Développement du partenariat avec les professionnels de santé non spécialistes, les équipes sociales et équipes médico-sociale et le secteur psychiatrique, visant à créer des espaces d’échanges et de dialogue,
- Facilitation de l’interconnaissance
- Améliorer le partenariat entre les médecins généralistes et le secteur psychiatrique
- Accès à un numéro d’appel identifié par les MG.
- Dispositif formalisé de soins partagés
- Faciliter l’accès aux diagnostics et aux soins par une meilleure organisation des secteurs :
- Identification d’une fonction accueil et évaluation,
- Capacité des équipes pour aller au-devant des personnes (« aller vers »)
- Développement de la télémédecine
- Organiser la réponse par la prévention et la gestion des situations de crise
- Organisation de la permanence des soins en lien avec la régulation médicale du SAMU centre 15, les services d’Urgence
- Mobilisation des équipes de psychiatrie sur les lieux de vie
- Accompagner les professionnels vers de nouvelles pratiques, de nouveaux outils, de nouvelles organisations validés.
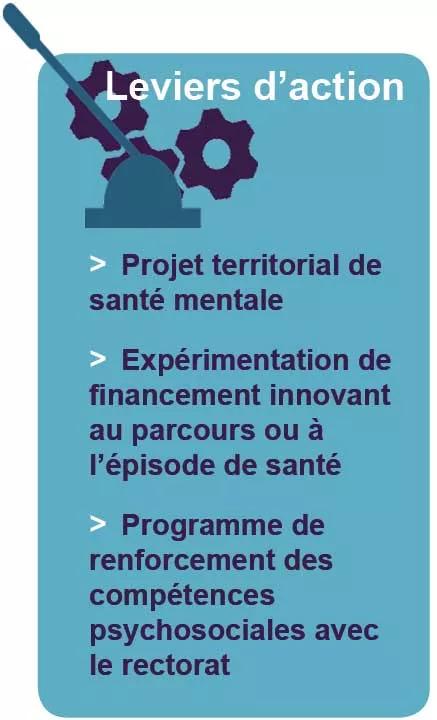
Améliorer le parcours de santé et de vie des personnes souffrant de troubles sévères et persistants en situation ou à risque de handicap psychique en vue de leur rétablissement et de leur inclusion sociale
- Mieux reconnaitre et évaluer le handicap psychique : construire, en lien avec la MDPH et le CREHPSY, les outils et processus d’une évaluation partagée du handicap psychique
- Favoriser l’intégration des acteurs de la psychiatrie dans des dispositifs d’appui à la coordination
- Structurer l’offre de réhabilitation psycho-sociale pour permettre l’accès aux soins de réhabilitation au niveau de chaque territoire de santé
- Organiser les conditions permettant la coordination des acteurs, la continuité des soins, y compris sur un mode intensif en ambulatoire dans le cadre d’un parcours global, coordonné
- Organiser le maintien dans le logement ou l’accès au logement par le développement de logements d’évaluation ou de transition, autres projets d’habitat, type ‘un chez soi d’abord’, et le renforcement des services d’aide et de soins à domicile.
- Développer les dispositifs d’emploi accompagné pour les personnes avec handicap psychique
- Faire évoluer l’offre en ESAT pour l’accompagnement vers l’emploi en milieu ordinaire : ESAT de transition
- Développer les appartements de coordination thérapeutique pour des personnes en risque ou en situation de handicap psychique
- Réduire les situations d’inadéquations dans les établissements de santé
- Favoriser l’accueil en EHPAD des personnes vieillissantes ou âgées présentant des troubles psychiatriques ou un handicap psychique :
- Formations, activité de liaison, unité « de transition »
Renforcer le pouvoir de décider et d’agir des personnes et promouvoir leur implication et celle de leurs proches
- Promotion de la co-construction avec la personne de son projet de soins et de vie
- Développer les modalités de soutien par les pairs
- Faire connaitre l’UNAFAM et les groupes de parole
- Développer les GEM
- Former des médiateurs santé pairs en santé mentale
- Former et soutenir les aidants
- Accès à des programmes de psycho-éducation et renforcement des compétences psycho-sociales
- Structuration une offre de répit adaptée
Initier des réponses innovantes d’accompagnement.












