

Le vieillissement de la population, le développement des maladies chroniques et les accompagnements de plus en plus lourds à domicile nécessitent aujourd’hui une coordination accrue entre les acteurs de santé autour du patient. Cette coordination, pour être efficace, doit être organisée et formalisée. Le développement de nouvelles organisations comme les Maisons de santé pluri-professionnelles (MSP) et le déploiement du dispositif PAERPA (personnes âgées en risque de perte d’autonomie) constituent une première étape dans la structuration de la coordination des différents professionnels.
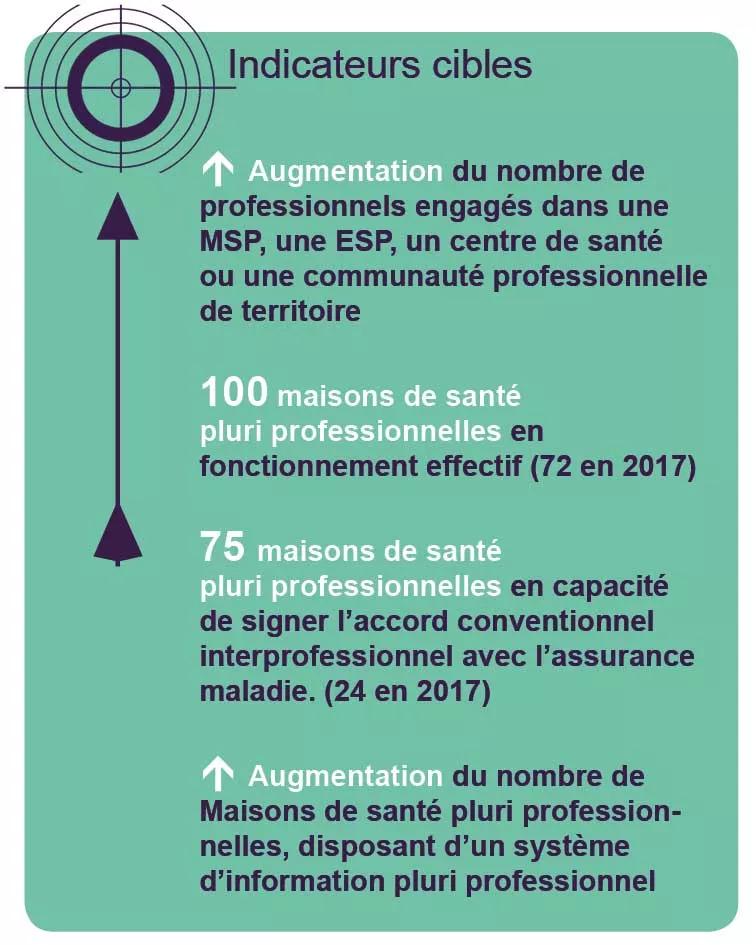
Fin 2016, la région comptait 72 maisons de santé dont la particularité est d’être très souvent multi-sites, afin de garantir une offre de proximité. La dynamique de groupement de professionnels qui partagent un projet de santé a été particulièrement importante ces dernières années en Pays de la Loire, cependant il convient de garder à l’esprit que :
- Seulement un peu plus de 10 % des professionnels de santé libéraux de la région exercent dans ces structures. De plus, la répartition des dynamiques d’équipe au sein de la région est inégale : certains territoires en sont dépourvus quand d’autres disposent d’organisations parfaitement structurées à une échelle territoriale importante (ex : communauté de communes).
- Toutes les MSP n’ont pas le même niveau de maturité. Elles présentent en effet des niveaux de coordination entre professionnels très variables et donc ne peuvent pas toutes accéder aux rémunérations liées à l’exercice coordonné.
- Leur répartition territoriale est inégale et que le maillage doit encore être amélioré, notamment dans les zones d’intervention prioritaires.
- Un minimum de trois médecins est nécessaire (en plus des autres professionnels) pour créer une MSP afin d’assurer sa pérennité et son bon fonctionnement
L’enjeu est donc double. Il s’agit à la fois de développer l’exercice coordonné sous toutes ses formes, notamment grâce aux nouveaux dispositifs prévus par la loi de modernisation de notre système de santé pour offrir des soins de qualité à l’ensemble de la population ligérienne, mais également d’accompagner les regroupements pluri-professionnels existants vers un niveau de coordination plus avancé et une approche territoriale de la santé.
Deux nouveaux dispositifs créés par la loi de modernisation de notre système de santé sont en cours de structuration dans la région et ont vocation à se déployer d’ici 2022 :
- Equipes de Soins Primaires (ESP) simples : ensemble de professionnels de santé, choisissant d'assurer leurs activités de soins de premier recours sur la base d'un projet de santé qu'ils élaborent afin d’améliorer la prise en charge de leur patientèle commune.
- Communauté Professionnelle Territoriale de Santé (CPTS) : à l’initiative des professionnels de santé de premier recours, constitution d’une équipe projet associant les acteurs du social et/ou du médico-social et/ou du sanitaire pour travailler à l’amélioration des parcours de santé de la population d’un territoire défini, à partir de thématiques identifiées.
En Pays de la Loire, l’exercice des soins de premier recours est essentiellement libéral et la coordination entre les professionnels de santé libéraux était jusqu’à présent le plus souvent informelle et bilatérale (médecin/infirmier). Il existe d’ailleurs en région de nombreux regroupements physiques pluri-professionnels (environ une centaine recensés à ce jour), sans coordination formalisée à ce jour qui pourraient peut-être constituer des points d’appui vers de nouveaux modes d’exercice.
A côté de ces organisations libérales, certains territoires en difficulté ont déployé des réponses salariées via des centres de santé médicaux qui n’ont pas su, jusqu’à présent, s’inscrire dans une dynamique territoriale propice à la coordination des acteurs.
Toutes ces formes d’organisation offertes aux acteurs du premier recours nécessitent une vigilance de l’agence et de ces partenaires institutionnels sur la cohérence territoriale de ces projets afin d’éviter qu’ils ne se percutent. Les projets, quelle que soit leur nature, doivent tous contribuer à améliorer la structuration des soins de premier recours.
L’exercice coordonné pluri-professionnel nécessite de la part des professionnels de santé de l’engagement, du temps, de la méthode et des outils. La notion de prise en charge coordonnée pluri-professionnelle des patients n’est encore pas ou peu abordée dans la formation initiale des professionnels de santé. Ce sont les professionnels de santé libéraux impliqués dans des projets de MSP qui ont contribué eux-mêmes, notamment à travers l’APMSL (Association des Pôles et Maisons de Santé Libéraux) à structurer le dispositif. Par ailleurs, les modes de rémunération des professionnels de santé libéraux n’ont que récemment évolué pour faciliter l’investissement en temps nécessaire.
Les résultats obtenus sur certains territoires qui se sont engagés dans une stratégie de regroupement pluri-professionnel sont parfois encore fragiles, mais ils sont très prometteurs en termes d’attractivité pour les jeunes professionnels mais aussi d’amélioration des pratiques et des parcours de soins. Aujourd’hui, l’enjeu est de parvenir à une plus grande diffusion de ces modes d’organisation coordonnés, y compris dans les territoires peu dynamiques ou particulièrement menacés par la baisse démographique et en zone urbaine. En effet, en zone fragile, l’objectif est notamment d’optimiser le temps médical : la coordination et les protocoles de coopération peuvent largement y contribuer.
Afin de développer le travail en équipe, les professionnels de santé ont besoin d’être accompagnés à plusieurs niveaux :
- Au niveau méthodologique pour pouvoir mettre en place facilement des actions de coordination, disposer d’outils et piloter leur projet
- Au niveau financier pour indemniser le temps passé à se structurer et se coordonner
- Au niveau de leur exercice quotidien en disposant de fonctions d’appui structurées (PTA) et d’un accès facilité aux spécialistes…
Il s’agira de saisir toutes les opportunités possibles de promotion de l’exercice coordonné auprès des professionnels de santé quelle que soit leur forme MSP, centre de santé, ESP, CPTS…)

Promouvoir l’exercice coordonné dans le cadre de la formation initiale et continue des professionnels de santé
- Intervention ARS auprès des étudiants
- Développement de modules de formation pluriprofessionnels avec les universités et instituts de formation
- Déploiement des stages dans les structures d’exercice coordonné
Promouvoir l’exercice coordonné auprès des professionnels de santé en exercice
- Poursuivre la démarche pédagogique en direction des professionnels, notamment via l’action de l’APMSL
- Solliciter les cabinets de groupe pluri-professionnels pour leur présenter les nouvelles formes d’exercice possibles et échanger avec eux sur leurs besoins
- Poursuivre la pédagogie en direction des élus (élaboration d’un guide élus en lien avec le conseil régional)
Poursuivre le déploiement des maisons de santé et leur structuration
- Accompagner les nouveaux projets de MSP (a minima trois médecins et un paramédical)
- Accompagner les MSP en fonctionnement pour leur permettre de progresser en termes de coordination : structurer une grille de maturité facile d’utilisation
- Poursuivre l’accompagnement à la maîtrise d’ouvrage des maisons de santé dans le choix de leur système d’information pluripro (via le GCS e-santé et l’APMSL)
- Favoriser le développement des fonctions de coordination dans les MSP
- Structurer l’organisation de la recherche en soins primaires au sein de la région afin de favoriser l’émergence de MSP universitaires
- Systématiser le recueil de la satisfaction des usagers au sein des MSP
Déployer des ESP « simples » sur les territoires avec l’appui des URPS
- Elaboration d’un cahier des charges régional : a minima 1 médecin et 1 paramédical
- Elaboration d’un modèle économique de financement
- Structuration d’une association régionale support des ESP
- Promouvoir ce nouveau dispositif en priorisant les territoires dépourvus de dynamique MSP
Développer les coopérations entre les professionnels de santé
- Communiquer sur les compétences respectives de chaque professionnel de santé
- Promouvoir le protocole de coopération Asalée
- Déployer de nouveaux protocoles de coopération de soins de premier recours
- Associer les chirurgiens-dentistes dans le suivi des maladies chroniques et intéger la santé bucco-dentaire dans les protocoles de suivi.
Accompagner les projets de centres de santé pluri-professionnels, en particulier lorsqu’ils sont développés à partir d’un centre de soins infirmiers et qu’ils s’inscrivent dans une réelle dynamique de territoire (partenariat avec l’offre libérale en place et projet de santé commun)
Accompagner la constitution de CPTS en prenant en compte les organisations similaires existantes
- Elaborer un cahier des charges régional des CPTS
- Structurer une méthodologie d’accompagnement des projets.
- Favoriser l’émergence de projets de prévention et de réponse aux situations sanitaires exceptionnelles dans le cadre des CPTS











