L’évolution de la démographie des médecins spécialistes et de la population ligérienne a eu ces 5 dernières années un impact significatif sur la question de l’accès aux soins spécialisés, avec des disparités marquées entre territoire et entre spécialités. Dans le même temps, trois orientations opérationnelles phares ont sous-tendu l’action des acteurs de santé :
-
l’investissement sur la formation initiale
-
le développement de la télémédecine
-
l’émergence des coopérations professionnelles
Ces leviers sont le reflet d’un double enjeu qui caractérise l’accès aux soins spécialisés, à savoir réduire la distance et le temps entre le patient et l’avis technique spécialisé (par le biais technologique) et l’utilisation plus efficiente du recours à l’expertise (une partie de la file active des patients pouvant être pris en charge pour partie par un autre professionnel, dans le cadre d’un protocole).
La pertinence du recours aux spécialistes, ainsi que la coordination entre les professionnels de santé de proximité (médicaux et paramédicaux) et les professionnels qui dispensent les avis spécialisés, qui ont été insuffisamment développés sur la période précédente, doivent désormais guider notre action.
Evolution des besoins de la population
L’augmentation de la prévalence des maladies chroniques (15,6 % de la population régionale en ALD 2017 et « 33,3 % des Ligériens affiliés au régime général de l'assurance maladie ont eu un recours aux soins signant l'existence d'au moins une pathologie chronique ou un traitement prolongé », ORS, La santé observée, 2017) et le vieillissement de la population ligérienne sont les deux facteurs principaux générant une pression supplémentaire sur le besoin de soins spécialisés.
En dehors de certaines spécialités chirurgicales et médicales pour lesquels l’enjeu est le déploiement cohérent des consultations avancées et la structuration des plateaux techniques, il est nécessaire d’identifier 3 niveaux de recours :
-
les spécialités de proximité : spécialités en accès direct ou relevant d’un accès urgent, elles constituent un panier de soins spécialisés où l’offre territoriale doit pouvoir être rapidement accessible : la gynécologie, l’ophtalmologie et la psychiatrie.
-
les spécialités d’appui au premier recours : spécialités pour lesquelles les médecins traitants sont en demande d’avis spécialisé ou d’orientation pour leurs patients (parfois en urgence). Spécialité à vocation d’implantation infra-départementale (parfois départementale). Les spécialités concernées sont la dermatologie, la cardiologie, la gériatrie, la pneumologie, la pédiatrie, la gastro-entérologie, l’ORL, la rhumatologie, l’urologie et la radiologie. L’accès aux spécialistes libéraux de ces spécialités est assez fortement modifié en fonction du maillage hospitalier (public et privé). L’accès à la biologie médicale est traité dans le livret relatif à la biologie.
-
les autres spécialités de recours : spécialités dont la fréquence de recours est plus faible et dont l’implantation est majoritairement départementale voir régionale et inter-régionale s’agissant des surspécialisations. L’accès aux spécialistes libéraux concernés est très majoritairement dépendant des établissements de santé présents sur le territoire. Il s’agit essentiellement de l’endocrinologie et de la neurologie, mais également des autres spécialités.
Evolution de l’offre de soins spécialisés
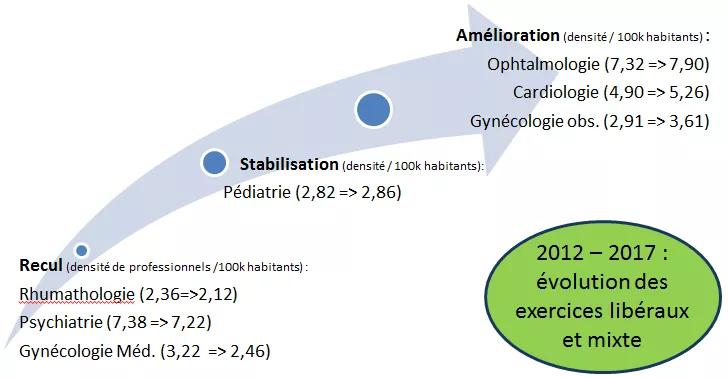
Au niveau national, le nombre de spécialistes de second recours croit beaucoup plus rapidement que celui des spécialistes en médecine générale : + 44 % entre 1991 et 2016 contre + 9 % pour les généralistes (Rapport HCAAM : organiser la médecine spécialisée et le second recours). Toutefois, les perceptions par les usagers d’un manque de spécialistes de 2nd recours sont croissantes et les tensions sur la démographie de ses professionnels se révèlent fortes. En effet il ressort de l’observation régionale que sur 15 spécialités médicales de second recours, seules 5 ont vu une densité de professionnels s’accroître entre 2011 et 2015 (ORL, chirurgien orthopédique, ophtalmologues, cardiologues et anesthésistes) et les inégalités entre départements se sont creusées pour 10 d’entre elles.
L’offre est caractérisée par trois facteurs concomitants :
L’augmentation du délai de de rendez-vous pour les consultations spécialisées libérales
Sauf lorsque des initiatives sont mises en place (exemple de la filière visuelle en Sarthe), il est constaté que le délai moyen d’attente pour un rendez-vous chez un médecin spécialiste est décrié par les associations d’usagers. D’un point de vue « patient », à distance équivalente, l’offre de soins spécialisés est perçue comme saturée ou insuffisante (annexe 1). Il reste cependant nécessaire d’investiguer de manière factuelle cette allégation, spécialité par spécialité, avec une méthodologie comparative.
L’évolution de la démographie des médecins spécialistes et de l’attractivité du secteur libéral
Paradoxalement la France et la région Pays de la Loire n’auront jamais formé autant d’internes de spécialités médicales et chirurgicales qu’en 2016 (annexe 3). Pour autant, l’installation en libéral n’apparait plus aussi attractive et les cohortes d’internes des spécialités à accès direct (proportionnellement les plus représentées en libéral) sont pour la plupart sur une dynamique de diminution (en Vendée, en Mayenne et en Sarthe).
Conjuguée à une forte part de professionnels libéraux de plus de 55 ans dans certaines spécialités (cardiologie, ophtalmologie) (annexe 4), l’évolution démographique de l’offre de soins spécialisés libérale exclusive tend à se concentrer majoritairement dans une à deux villes par département.

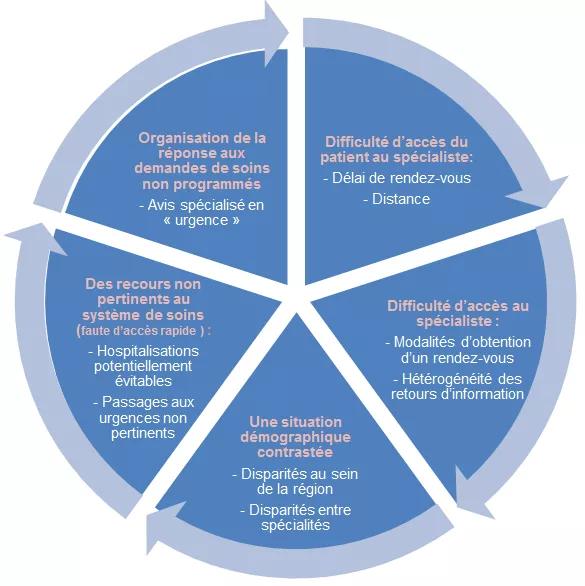
La problématique de l’accès aux avis spécialisés n’est pas une question démographique, c’est une question de qualité du parcours de soins et de maîtrise des risques d’errements diagnostiqués par insuffisance de coordination entre professionnels. La problématique est triple : une problématique d’accès et de disponibilité des spécialistes, une problématique de pertinence du recours aux professionnels et aux structures spécialisées, une problématique d’articulation efficiente entre premier recours et recours spécialisé.
Pour l’usager du système de santé
Les délais de rendez-vous et la distance à parcourir sont les premiers freins constatés pour l’usager (Question d’Economie et de la santé, Juin 2016, « Recours aux soins ambulatoires et distances parcourues par les patients »). Mais ce constat est indissociable de la perception qu’en ont les médecins traitants au travers de leur exercice d’orientation et de coordination du parcours de soins. Il en ressort un manque de lisibilité de l’offre et des modalités d’accès aux spécialistes.
La coordination du parcours entre « médecins traitants et spécialistes » mais également entre « professionnels paramédicaux et spécialistes » doit être renforcée, tant au niveau de l’accès aux informations de base (offres libérales et hospitalières, sectorisation, modalités d’accès aux avis spécialisés, utilisation de la télé-expertise, …) que de l’organisation de l’accès à un avis spécialisé par filière, un travail d’analyse préalable semble être un prérequis.
Selon l’étude ORS de 2014, un gain d’efficience dans le système de santé est à envisager par la réduction des hospitalisations potentiellement évitables et la diminution des passages aux urgences indus, par défaut d’accès à un spécialiste rapidement et à une offre globale (diagnostic, biologie, imagerie et soins). L’enjeu le plus important se situe dans l’organisation des avis spécialisés non programmés (dit « en urgence ») pour assurer une prise en charge optimum des priorités et ainsi limiter le recours aux urgences des structures hospitalières.
Les questions liées au parcours sont aussi au cœur de cette problématique. L’interface entre médecin traitant, soins spécialisés de ville et hôpital de proximité revêt un caractère primordial dans le parcours pour éviter des dysfonctionnements (particulièrement pour les soins de suite). Assurer une circulation dématérialisée des informations entre les professionnels, et ce de manière fluide entre le secteur libéral, médico-social et hospitalier, devient donc un enjeu d’efficience et de qualité à court terme (exemples : perte de résultats d’examen, délais, réponses apportées aux patients, etc.).
Du côté des professionnels
L’évolution des métiers tend à la surspécialisation à l’intérieur même de chacune des spécialités. Les acteurs sont de plus en plus amenés à être référents sur un domaine particulièrement précis, mais pour une population beaucoup plus importante (département, région ou inter-région). Ce phénomène est renforcé par une réforme du 3ème cycle des études médicales qui est effective depuis novembre 2017 et qui impactera la stratégie nationale et régionale sur le long terme.
Au regard du parcours mis en place par les internes de spécialités médicales, on constate que l’attractivité professionnelle est liée la recherche et à l’expertise technique.
Diagnostic et schéma d’organisation territoriale pour les soins spécialisés
Une démarche concertée d’analyse approfondie doit être engagée à l’échelle de chaque territoire de démocratie sanitaire afin d’établir progressivement un état des lieux, par niveau de recours, puis par spécialité qui permettra de définir des axes de travail.
Il se distinguera du constat régional en ne se reposant pas uniquement sur la collecte et l’analyse des informations disponibles (rapports, données statistiques…), mais en se basant sur une démarche de projet territorial par spécialité identifiée comme prioritaire.
Le diagnostic comprendra, à l’échelle de chacun des territoires de démocratie sanitaire, des phases de concertation avec les professionnels libéraux, les établissements de santé (public et privé), les représentants d’usagers, l’assurance maladie et les autres partenaires pour déterminer conjointement les programmes d’action où l’offre de soins spécialisés fait le plus défaut.
Au niveau régional cela se traduira par une sous-commission annuelle de la CSOS dédiée à l’accès aux soins de second recours, ainsi qu’à la création d’un observatoire des délais de rendez-vous des spécialistes.
Au niveau départemental, le Conseil Territorial de Santé (CTS) aura vocation à s’appuyer sur les données de l’observatoire et les analyse des membres pour valider le schéma et le plan d’action territorial pour l’amélioration de l’accès aux soins spécialisés. Il sera entre autre en charge de prioriser les spécialités à accompagner et identifiera les leviers d’actions adaptés parmi les axes présentés ci-dessous.
Axe « Formation »
La proposition du Numérus Clausus régional et la définition du nombre d’internes de médecine (3ème cycle) par an et par spécialité (proposé par le Comité Régional de l’ONDPS : observatoire national des professionnels de santé) sont deux variables clefs à utiliser en fonction des manques de professionnels identifiés, et ce pour établir une corrélation avec les priorités mentionnées dans le PRS II 2017-2022. La mise en œuvre de la réforme du 3ème cycle (2017) doit ainsi pouvoir tenir compte des spécialités prioritaires au niveau de chacun des départements. Les CTS seront donc questionnés sur l’adéquation entre les besoins de formation et l’offre territoriale dans ces mêmes spécialités.
Développer l’offre de stages ambulatoires de 3ème cycle dans les spécialités identifiées comme prioritaires. C’est un moyen d’avoir un effet d’entrainement positif sur les installations libérales futures. Tout comme le développement de la formation continue (DU/DIU) au travers de modules de formation en gynécologie, pédiatrie et gériatrie (pour les médecins généralistes) est un moyen d’accroitre la capacité de proximité à disposer de compétences adaptées aux difficultés territoriales.
Axe « Coordination des professionnels »
La pertinence du recours aux soins spécialisés de second recours doit être améliorée. En effet si la part des entrées directes en SSR en provenance du domicile est passée de 31,70 % en 2011 à 37,40 % en 2015, le pourcentage d’hospitalisation directe en médecine des personnes âgées de plus de 75 ans sans passage aux urgences a baissé de 41,9 % en 2011 à 40 % en 2015. En outre le ratio de passages aux urgences pour 10 000 habitants est passé de 2 194 à 2 552 entre 2010 et 2015. A cette date 13 % des passages aux urgences relevaient de la CCMU 1 (acte médical sans acte complémentaire diagnostique ou thérapeutique) et posent donc question en termes de pertinence. Cette question demande cependant une analyse circonstanciée. En effet, nombres de passages aux urgences non justifiés par le plateau technique offert par les urgences sont en réalité nécessaires en raison de l’absence d’alternative jugée efficace aux yeux du patient en raison de l’indisponibilité de professionnels de ville, de délais de rendez-vous trop longs, ou de contraintes trop fortes pour accéder en temps utile à une combinaison de ressources diagnostiques et thérapeutiques.
Seule l’implication des médecins spécialistes libéraux dans le déploiement des projets médicaux communs, structurés au sein de chaque territoire de santé, notamment dans le cadre des Groupements Hospitaliers de Territoire, peut permettre de réussir à améliorer la coordination dans les soins spécialisés.
Parallèlement, les modalités de prise en charge développent l’ambulatoire et plus généralement les alternatives à l’hospitalisation. Ces évolutions répondent aux attentes des malades et aux enjeux de la préservation d’un système de santé nécessitant la réduction de certaines dépenses. Il apparait donc nécessaire de renforcer les liens entre les professionnels libéraux et les établissements de santé sur l’ensemble des outils favorisant la coordination : messagerie sécurisée, DMP, CPTS, GHT…
Le préalable est que les acteurs d’un même territoire doivent se connaître, définir les secteurs d’intervention privilégiés de chacun ainsi que leur capacité de prise en charge des demandes ; et ce, en passant par une revue exhaustive de l’offre de la spécialité sur le territoire concerné (échelle variable en fonction de la spécialité). Puis dans un deuxième temps, les CTS devront veiller à la bonne articulation des schémas d’organisation par spécialité avec les projets médicaux partagés des GHT et des CPTS.
Sur certaines zones du territoire, les professionnels du premier recours rencontrent des difficultés :
-
pour adresser un patient en urgence,
-
pour raccourcir les délais de rendez-vous,
-
pour obtenir un avis spécialisé.
Il est nécessaire d’organiser un accès aux soins spécialisés dans ces territoires, notamment sur les spécialités majoritairement exercées par des libéraux par le développement de protocoles entre médecins, l’organisation des recueils d’avis et de l’accès à des consultations dans un délai très court.
Axe « Exercice professionnel » :
Il est possible d’offrir un meilleur accès aux soins (à iso-effectif) en :
-
développant des consultations avancées, notamment, dans les maisons de santé, les Hôpitaux de proximité (notamment par le biais des GHT).
-
encourageant l’exercice mixte pour les médecins spécialistes, par exemple entre un cabinet libéral et un plateau technique sanitaire.
-
accompagnant les dynamiques professionnelles en cours et la coordination avec les regroupements de 1er recours sur un territoire (ESP, MSP et CPTS).
Deux grands types d’actions peuvent aussi être mis en avant par les CTS en fonction des problématiques territoriales :
-
développer des expérimentations et des innovations spécifiques en matière de télémédecine (téléconsultation et télé-expertise).
-
développer des modèles d’évaluation, d’analyse médico-économique et d’institutionnalisation de l’innovation (plus spécifiquement par le déploiement de nouveaux protocoles de coopération professionnels avec d’autres professions médicales et paramédicales) de manière à pouvoir prendre en charge différemment les cas les plus simples (introduction d’une gradation des actes techniques et avis spécialisés).
- UFC Que Choisir – La fracture sanitaire. Perception des usagers de l’offre spécialisée.
- Avis de l’HCAAM sur le recours aux soins spécialisés