Le PRS1 a abordé la thématique des A.V.C de façon très opérationnelle dans une optique de filière dans la perspective d’une amélioration du parcours des patients atteints d’AVC. Pour cela, en référence au plan national AVC 2010/2014, un appel à candidature a été lancé en région des Pays de la Loire pour la constitution par hémi-région d’une équipe de prise en charge des AVC. Un cahier des charges a été réalisé, en conformité avec les recommandations nationales et le PRS1. Dans ce cahier des charges, on retrouvait les éléments essentiels :
-
Une organisation hémi-régionale et une coordination inter/filière à mettre en place
-
Une équipe référente d’animation de filière par hémi-région
-
Une organisation avec les professionnels du 1er recours et les filières d’aval
-
La promotion de l’outil « trajectoire »
-
Une organisation de la permanence au sein de la filière
-
La mise en place d’une organisation et dispositif de télémédecine
-
Des répertoires « ressource »
-
Des formations à tous les niveaux en particulier 1er recours et « grand public »
-
Des modalités de suivi des patients à distance (2/6 mois)
-
Un bilan et une évaluation des dispositifs tous les ans intégrant les conventions ou modalités d’organisation
Cet appel à projet a été fructueux en 2012 et deux projets ont été retenus permettant de renforcer le dispositif par hémi-région et ainsi faciliter l’organisation de la filière AVC en Pays de la Loire. Cet appel à projet permet de conforter 4 établissements (les 2 CHU, le CHD et le CH du Mans) par une équipe de 2 cadres et 2 assistants spécialistes.
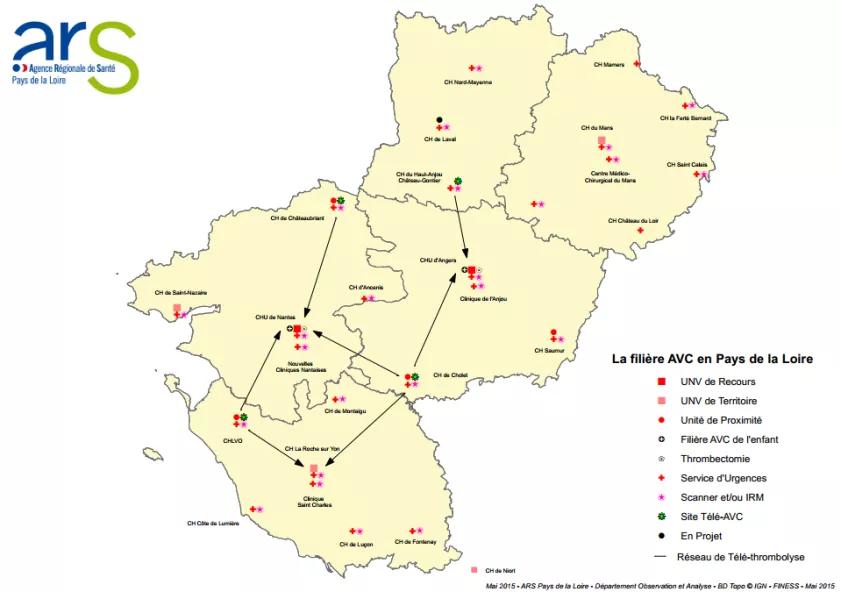
Cette action, inscrite dans la durée, a permis de réelles avancées en termes d’accès aux soins, une structuration d’une offre graduée et une réelle amélioration concrète de l’accès aux soins. La carte ci-dessous illustre les éléments d’organisation sachant que la structuration peut dans ses grandes lignes être rapportée à l’action issue du PRS1.

Toutefois, il reste beaucoup à faire pour stabiliser l’offre existante, répondre aux besoins non couverts, rendre accessibles les nouvelles techniques telle la thrombectomie pour l’ensemble des ligériens et tout particulièrement répondre aux besoins de prise en charge aigue mais aussi mieux organiser et fluidifier les dispositifs d’aval (retour domicile, admission en SSR, suivi des patients à distance de l’AVC en consultation : CS AVC…) Le PRS2 doit contribuer à répondre à ces besoins. On peut considérer que le PRS2 est une poursuite des actions engagées. Il persiste des inégalités territoriales majeures (Mayenne et Sarthe).Les besoins des patients atteints d’un AVC ne sont pas tous couverts (consultations post-AVC, SSR, …), les dispositifs UNV/USI sont saturés et ceci tout particulièrement sur Nantes. Il convient d’y remédier dans une démarche parcours. Ce chantier s’articule en particulier avec les chantiers SSR et imagerie.
Les AVC concernent plus de 150 000 personnes par an en France. La moyenne d’âge de survenue est de 74 ans. La mortalité après un AVC est de 20 % et 60 % des malades présenteront des séquelles après un AVC. L’AVC est plus fréquent que les accidents coronaires et la première cause de handicap physique et/ou mental. Ces quelques données attestent de l’importance à poursuivre et à approfondir le déploiement de cette filière. Les données 2015 attestent d’une pathologie fréquente, avec plus de 6 000 personnes admises chaque année pour un AVC dans les hôpitaux de la région.
| Etablissement | H | I | Total |
| CENTRE HOSPITALIER ST-NAZAIRE | 110 | 477 | 587 |
| C.H.U. DE NANTES | 232 | 898 | 1 130 |
| CENTRE HOSPITALIER ANCENIS | 5 | 51 | 56 |
| CENTRE HOSPITALIER CHATEAUBRIANT | 30 | 123 | 153 |
| NOUVELLES CLINIQUES NANTAISES | 20 | 127 | 147 |
| C.H.R.U. ANGERS | 209 | 856 | 1 065 |
| CENTRE HOSPITALIER CHOLET | 64 | 286 | 350 |
| CENTRE HOSPITALIER SAUMUR | 21 | 166 | 187 |
| CH INTERCOMMUNAL DU HAUT-ANJOU | 20 | 92 | 112 |
| CENTRE HOSPITALIER NORD-MAYENNE | 21 | 86 | 107 |
| CENTRE HOSPITALIER LAVAL | 34 | 190 | 224 |
| CENTRE HOSPITALIER LE MANS | 152 | 569 | 721 |
| CENTRE HOSPITALIER SAINT-CALAIS | 3 | 5 | 8 |
| CTRE HOSPITALIER FERTE BERNARD | 12 | 26 | 38 |
| POLE SANTE SARTHE ET LOIR | 16 | 62 | 78 |
| POLE SANTE SUD SITE CMCM | 9 | 33 | 42 |
| CENTRE HOSPITALIER LA ROCHE/YON - MONTAIGU - LUCON | 97 | 561 | 658 |
| CENTRE HOSPITALIER FONTENAY | 19 | 94 | 113 |
| CTRE HOSPITALIER LES SABLES D'O. | 20 | 121 | 141 |
| CHI LOIRE VENDEE OCEAN | 49 | 243 | 292 |
| 1 143 | 5 066 | 6 209 |
H : AVC hémorragique
I : AVC ischémique
Il existe dans la région 5 établissements disposant d’une UNV dans 4 des 5 départements de la région. Un département (53) ne dispose d’aucune UNV/USI, et un département (85) dispose d’une UNV sans USI. L’activité des UNV est en forte progression ces 3 dernières années. L’offre de soins ne semble pas en rapport avec le besoin, et de plus les évolutions démographiques ne peuvent que projeter dans ce secteur des besoins en augmentation. L’objectif fixé par le plan AVC de 100 % des AVC passant en UNV était certes ambitieux, mais les neurologues interrogés estiment que seuls 50 % à 75 % de l’ensemble des AVC sont admis en UNV. Ceci est dû pour une faible part à un problème dans la régulation (mauvais diagnostic précoce), mais surtout à une sous-dotation en lits d’UNV par rapport au bassin de population drainé, mais aussi à un manque de fluidité en aval de l’UNV. Au CHU de Nantes, on estime et ceci à partir d’une enquête un jour donné, à 1/3 la proportion de lits de neurologie occupés par des patients relevant d’un service de soins de suite polyvalent ou neurologique ou d’un établissement médico-social. Du fait de cet engorgement, certains patients ne peuvent parfois pas être admis en urgence dans l’UNV et sont alors déroutés vers les urgences selon une procédure dégradée et d’autres patients ne peuvent être transférés depuis le service des urgences ou depuis un service de médecine vers l’UNV dont ils relèveraient. Il est par contre exceptionnel que les patients soient renvoyés vers d’autres centres.
Il existe néanmoins des projets connus d’extension du nombre de lits des UNV dans 3 des 5 centres. L’objectif est d’obtenir localement un taux de prise en charge à 70 % des AVC en UNV, valeur considérée comme un standard au niveau européen, et de coupler à cet accueil en UNV un avis expert neurovasculaire dans les autres services et/ou des consultations post hospitalières précoces pour tous les patients. L’intégration de l’UNV dans une filière avec un aval fluide en court et moyen séjours, sécurisé par des conventions et des relations professionnelles saines, à l’exemple de la filière nazairienne, est un gage d’efficience. Il convient aussi de noter la fragilité de certaines UNV (ex : 72) pour des raisons de recrutement médical imposant des coopérations et des soutiens par les 2 UNV des 2 CHU de la région.
Les équipes supportent une charge de travail très importante et de bonnes relations facilitées par l’animation de filière. Les UNV ne peuvent fonctionner qu’avec un planning de gardes consolidé (nombre de praticiens supérieur au minimum réglementaire). Le développement de ce type d’activité est très difficile en conditions limites, et fortement à risque de déstabilisation par l’absence prolongée d’un professionnel.
Le nombre de professionnels kinésithérapeutes, ergothérapeutes, ou psychologues est très insuffisant, et ne permet pas aujourd’hui une prise en charge optimale. Dans une pathologie telle que l’AVC, les soins de support favorisent la conservation de l’autonomie et réduisent la durée de séjour en MCO et en soins de suite. Toutes les UNV sauf celle de Nantes disposent d’un temps d’ergothérapeute jugé indispensable pour préparer le retour à domicile.
Par ailleurs, il semble opportun de développer l’hospitalisation de jour, non programmée dans la prise en charge diagnostique et thérapeutique de l’AIT (accident ischémique transitoire, à haut risque de récidive précoce pour jusqu’à 20 % des patients). Le défi de ce type de programme réside dans l’organisation en urgence d’un bilan étiologique minimum de l’AIT (imagerie cérébrale, ECG, bilan sanguin……), qui conditionnera le traitement de prévention. Cette organisation efficiente nécessitera des compétences dédiées (organisationnelles et médicales).
La filière AVC est à l’origine d’une meilleure cohésion et d’une amélioration de l’organisation au niveau régional. Le fléchage de temps dédié à la coordination de filière a permis aux référents médicaux de la filière d’intégrer pleinement cette indispensable coordination dans leur temps de travail. Dans le cadre de cette filière, un document opérationnel commun a été créé concernant la thrombectomie. L’activité maintenue au Mans en UNV l’a été grâce au fonctionnement régional avec l’appui de Nantes et d’Angers pour l’organisation de la prise en charge en télémédecine les fins de semaine. Les projets réalisés pour l’accès à la thrombolyse ont été portés par les animateurs de filière.
À ce sujet, le développement de la télémédecine apparaît comme une solution à la fois sécurisante et efficiente en réponse à l’association d’une inadéquation entre le nombre de neurologues vasculaires d’une part et de l’incidence et de la dispersion sur le territoire ligérien des AVC d’autre part. Elle permet des prises en charge avec les impératifs de rapidité et de temps compté. Cette activité fonctionne actuellement autour de 3 des 5 UNV actives (Angers, Nantes, la Roche sur Yon), vis-à-vis d’établissements tels que Le Mans, Cholet, Châteaubriant, Challans et Haut-Anjou et prochainement Saumur.
Le développement de la thrombectomie, qui élargit les indications de prise en charge actuelle, ainsi que les expérimentations d’unité de scanners mobiles en Allemagne tendent à confirmer que la filière AVC reposera à l’avenir, comme déjà aujourd’hui, sur des centres de référence de haut niveau technique, coordonnant des acteurs de santé de proximité, à même de procurer les premières étapes du traitement avant de transférer le patient avec une contrainte de temps allégée. L’accès à ces techniques est conditionné par des effectifs suffisants mais aussi une organisation structurée commune.
Les évolutions de la filière AVC à prévoir dans le cadre du PRS2 sont de trois ordres ou grands enjeux tout en rappelant l’importance de l’animation de filière indispensable et des actions de prévention en population générale :
-
Enjeux pré-hospitaliers
-
Enjeux intra-hospitaliers
-
Enjeux post hospitaliers d’aval et donc post AVC
Proposition 1 : Enjeux Pré-hospitaliers : garantir à la population ligérienne un même accès rapide aux traitements d’urgence et à une prise en charge de qualité de l’AVC tant pour les adultes que pour les enfants.
-
Poursuite des campagnes d’information du grand public, des élus et des professionnels
-
Poursuite des formations des professionnels : PARM, régulateurs, urgentistes, simulation, thrombolyse, personnels des UNV/USI….
-
Promouvoir des actions de prévention des facteurs de risque des AVC (HTA, troubles du rythme, obésité….)
-
Accès à la thrombolyse, à la thrombectomie et développement de la neuroradiologie interventionnelle. Permettre à l’ensemble des ligériens d’accéder aux prises en charge adaptées.
-
Conforter la filière spécifique de l’enfant (formation, …)
Proposition 2 : Enjeux hospitaliers
-
Adapter les capacités d’accueil aux besoins de la population (UNV, USI, consultations post-AVC, télémédecine, sortie et retour à domicile, rééducations). Objectifs de 100 % des AVC admis en UNV ou bénéficiant d’une expertise neurovasculaire rapide
-
Réaliser une véritable coordination régionale de la filière AVC et ceci de manière globale intégrant l’ensemble des compétences et des besoins de prises en charge : thrombolyse, thrombectomie
-
Acter les compétences indispensables et coordonnées nécessaires à la prise en charge : permanences des soins, régulation SAMU, rôle des urgentistes, neurologues, neuroradiologues, équipes d’anesthésistes, radiologues et personnels adaptés (soignants, brancardiers…, cadre de santé) pour des prises en charge dont les délais sont contraints.
-
Répondre aux besoins de la Mayenne et soutenir la Sarthe
-
Disposer d‘une offre de soins adaptée et en particulier d’une imagerie 24/24 (IRM) sur les sites dotés d’une USI/ UNV
-
Poursuivre l’harmonisation des prises en charge : protocoles commun, outils commun…
-
Développer les coopérations inter-établissements pour une offre graduée qui contribue à la réduction des inégalités d’accès aux soins
-
Poursuivre la formation des personnels hospitaliers
Proposition 3 : Enjeux post AVC et post hospitaliers
Mettre en place les modalités de prise en charge post AVC pour tous les patients et faciliter le retour à domicile dans de bonnes conditions
-
Mettre en place des consultations post-AVC simples et complexes
-
Développer l’éducation thérapeutique
-
Disposer des structures d’aval (SSR, MPR..) dans un parcours fluide
-
Doter chaque USI/UNV d’un temps d’ergothérapeute contributif et facilitateur du retour à domicile lorsque celui-ci est envisagé
Résumé des préconisations :
-
Maintenir les coordonnateurs de filière AVC, renforçant les liens entre établissements, favorisant à la fois la coordination et les coopérations régionales, ainsi que l’accès aux thérapeutiques innovantes et l’investissement par les professionnels dans une politique de santé régionale. Contractualiser cette organisation régionale dans sa globalité.
-
Poursuivre les actions de formation, de communication à destination des usagers et des professionnels.
-
Acter les compétences indispensables et coordonnées nécessaires à la prise en charge : permanences des soins, régulation SAMU, rôle des urgentistes, neurologues, neuroradiologues, équipes d’anesthésistes, radiologues et personnels adaptés (soignants, brancardiers, …cadre de santé) pour des prises en charge dont les délais sont contraints.
-
Objectifs de 6 implantations d’UNV au terme du PRS, permettant de couvrir les besoins en Mayenne, qui devrait bénéficier d’une UNV/USI ou d’admission des AVC en réanimation.
-
Réponse aux besoins par une augmentation capacitaire des USI/UNV (Nantes, Angers, CHD et Saint-Nazaire) en référence (3 lits SI pour 100 000 hts, TO : 90 % aux termes du PRS). Capacité minimale de 6 lits par USI. Atteindre les standards européens de 70 % des AVC bénéficiant d’un accès à l’UNV et pour les 30 % restant de bénéficier d’un avis neurologique à court terme.
-
Disposer pour chaque USI/UNV d’un temps d’ergothérapeute facilitant la réadaptation et le retour à domicile
-
Intégrer une démarche régionale d’accès à la thrombectomie et radiologie interventionnelle. Contractualisation régionale de la filière dans sa globalité
-
Faciliter les prises en charges ambulatoires et la prévention dans le cadre d’une Filière AIT : USI ; lits conventionnels, accès si besoin à la réanimation, hospitalisation de jour pour les bilans d’AIT
-
Disposer pour les sites d’USI/UNV d’un accès à l’IRM 24h sur 24h aux termes du PRS et d’un scanner 24h sur 24h dans l’attente d’un IRM 24h sur 24h.
Liste des UNV/USI
| Territoire de santé | Implantations actuelles | Implantations cibles |
|---|---|---|
| Loire-Atlantique | 2 | 2 |
| Maine-et-Loire | 1 | 1 |
| Mayenne | 0 | 1 |
| Sarthe | 1 | 1 |
| Vendée | 1 | 1 |
| Total | 5 | 6 |
- Etat des lieux
- Rencontre d’experts
- Concertation animateurs de filière AVC et urgentistes et anesthésistes (CSOS)