Dès 2012, le Projet régional de santé des Pays de la Loire, a encouragé le positionnement des hôpitaux de proximité sur le soutien aux soins primaires et le développement du maintien et retour à domicile.
Aujourd’hui, le renforcement de la logique de territoire par la loi de modernisation du système de santé mais aussi la réforme des hôpitaux de proximité et la mise en place des GHT obligent à redessiner les contours de ce dispositif d’offre sanitaire de proximité et surtout à le rendre plus visible.
Ainsi, pour l’ARS des Pays de la Loire, l’établissement remplissant des missions de proximité doit être un lieu de coordination et s’inscrire dans une complémentarité avec les autres acteurs de santé locaux. Il doit être porteur et/ou acteur d’un projet de santé au sein du territoire de proximité, en lien avec la démarche « GHT » lorsqu’il est concerné, et les acteurs du premier recours.
L’offre de soins de proximité au cœur de la stratégie nationale de santé
Lors de la présentation de la stratégie nationale de santé, la Ministre des affaires sociales et de la santé, Marisol Touraine, fait le constat que le système de santé français est performant mais qu’il existe de profondes inégalités sociales et géographiques dans l’accès aux soins.
Début 2014, le rapport Devictor propose la création d’un service public territorial de santé et réaffirme « le rôle pivot des hôpitaux de proximité dans la prise en charge de premier niveau et l’accompagnement des patients ».
La loi de modernisation de la santé (LMSS), promulguée le 26 janvier 2016, va développer plusieurs dispositifs de proximité visant à redéfinir le maillage territorial et garantir l’accessibilité graduée aux soins des patients dans leurs parcours de santé. La mise en place des groupements hospitaliers de territoire (GHT), les communautés professionnelles de santé (CPTS) et les plateformes territoriales d’appui (PTA) relèvent ainsi de cette logique.
En définissant un projet médical commun, le GHT vise à renforcer la coopération entre les établissements hospitaliers publics pour apporter une prise en charge coordonnée et graduée à même de répondre aux besoins de la population sur leur territoire.
Pour fluidifier le parcours-patient, les CPTS et les PTA permettent aux professionnels de santé de s’organiser pour répondre à un besoin spécifique sur le territoire et de bénéficier, le cas échéant, de fonctions d’appui en vue de faciliter la prise en charge de parcours complexes.
Par son ancrage territorial fort, l’établissement sanitaire de proximité peut être un contributeur important à la mise en œuvre de ces dispositifs. Son rôle de facilitateur entre le premier recours et le système hospitalier public lui confère un positionnement original mais fragile comme le fait remarquer la Cour des comptes1. L’hôpital de proximité est ainsi au cœur de la lutte contre les inégalités d’accès aux soins en permettant au système public hospitalier d’assurer sa mission de service public territorial de santé.
En définissant un projet médical commun, le GHT vise à renforcer la coopération entre les établissements hospitaliers publics pour apporter une prise en charge coordonnée et graduée à même de répondre aux besoins de la population sur leur territoire.
Pour fluidifier le parcours-patient, les CPTS et les PTA permettent aux professionnels de santé de s’organiser pour répondre à un besoin spécifique sur le territoire et de bénéficier, le cas échéant, de fonctions d’appui en vue de faciliter la prise en charge de parcours complexes.
Par son ancrage territorial fort, l’établissement sanitaire de proximité peut être un contributeur important à la mise en œuvre de ces dispositifs. Son rôle de facilitateur entre le premier recours et le système hospitalier public lui confère un positionnement original mais fragile comme le fait remarquer la Cour des comptes2. L’hôpital de proximité est ainsi au cœur de la lutte contre les inégalités d’accès aux soins en permettant au système public hospitalier d’assurer sa mission de service public territorial de santé.
Le positionnement des ex-hôpitaux locaux dans la stratégie de proximité
Depuis la loi du 21 juillet 20093, les « ex-hôpitaux locaux » ont été renommés hôpitaux de proximité et relèvent du droit commun des établissements publics de santé. Leur rôle pivot de premier recours a été réaffirmé par le gouvernement dans l’engagement n°11 du Pacte territoire de santé en 2012.
Cependant, comme le constate l’association nationale des centres hospitaliers locaux (ANCHL)4, le nombre d’hôpitaux de proximité en France a diminué de 12 % entre 2004 et 2011 (soit 44 établissements). Leur offre de services s’est également recomposée avec une diminution des lits de médecine et soins de longue durée (SLD) au bénéfice d’une augmentation des capacités en soins de suite et réadaptation (SSR) et hébergement de personnes âgées dépendantes (EHPAD).
Dans le cadre du PRS 1, l’ARS Pays de Loire a confirmé cette orientation vers le soutien aux soins primaires tout en développant le maintien et le retour à domicile. En définissant des seuils minimaux d’autorisation en médecine (20 lits), SSR polyvalent (30 lits) et USLD (30 lits), l’orientation stratégique choisie a permis la réduction des capacités de lits de médecine et un recentrage des activités vers du SSR exclusif en accès direct ou non). L’hébergement temporaire est également une piste de développement pour ses structures qui peuvent offrir une alternative à l’hospitalisation en centre hospitalier.
Annoncé dans le cadre de la stratégie nationale de santé en 2013, la réforme relative aux hôpitaux de proximité s’est construite à partir des recommandations de la Cour des comptes et de la DGOS5 qui constatent que le maintien de ces structures est légitime pour assurer une offre territoriale mais nécessite une réforme sur leur financement. Cette dernière devra prendre en compte les caractéristiques propres de ces établissements dont notamment, la faible volumétrie de séjours, des durées moyennes de séjours trois fois plus longues que dans les centres hospitaliers MCO et une patientèle âgée de plus de 80 ans atteinte d’importantes comorbidités.
Suite à la promulgation de la LMSS, le décret du 20 mai 20166 définit deux conditions d’éligibilité que l’établissement doit satisfaire pour bénéficier du statut d’hôpital de proximité, à savoir :
-
disposer a minima d’une autorisation de médecine (avec un seuil plafond de 5 500 séjours par an) sans exercer une activité en chirurgie et/ou en gynéco-obstétrique et,
-
desservir dans un périmètre de 20 minutes un territoire présentant au moins deux des quatre caractéristiques populationnelles suivantes : part de la population âgée de plus de 75 ans supérieure à la moyenne nationale (9 %), part de la population située en dessous du seuil de pauvreté supérieure à la moyenne nationale (14,3 %), densité de sa population inférieure à 150 personnes/km² et part des médecins généralistes pour 100 000 habitants inférieure à la moyenne nationale (99 praticiens pour 100 000 habitants).
Les établissements ne satisfaisant pas la deuxième condition peuvent être « rattrapés » à la condition que l’activité de médecine soit exercée en totalité ou en partie par un médecin libéral, ou que l’établissement soit le seul autorisé sur le territoire à exercer une activité de médecine.

L’état des lieux régional
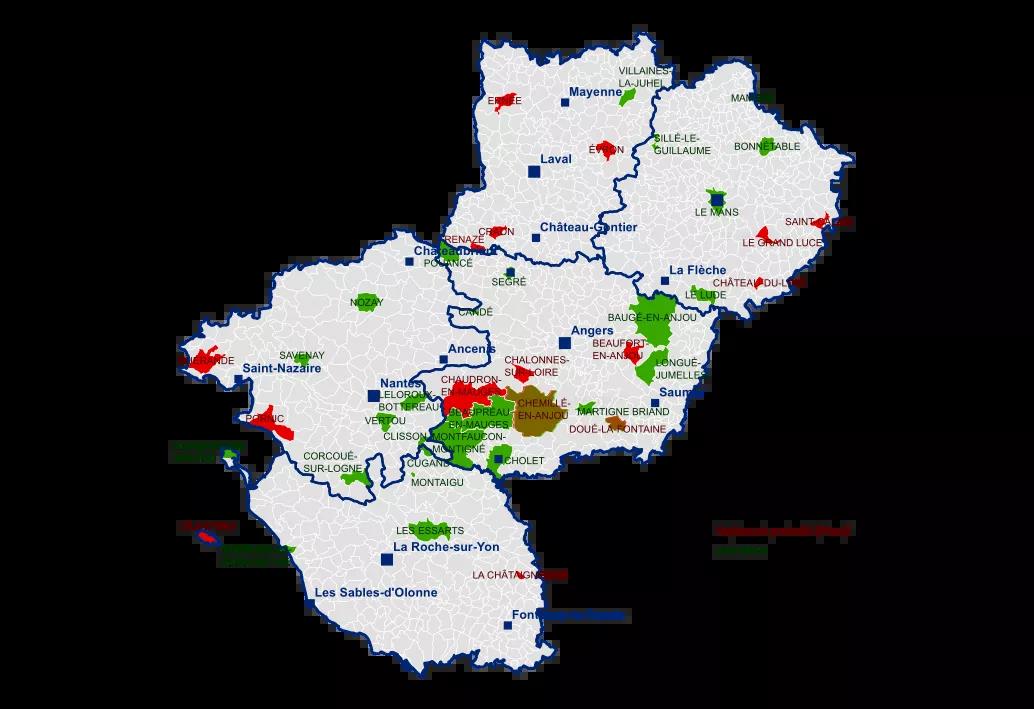
Sur les 30 ex-hôpitaux locaux en 2016, la région Pays de Loire compte 18 établissements qui répondent aux conditions d’éligibilité du décret du 20 mai 2016. Après proposition et concertation avec les directions des structures concernées, 16 établissements seront retenus sous le label « hôpitaux de proximité ». Un arrêté publié le 23 juin 2016 en précise la liste.
Pour les activités de médecine, le nombre total de journées a légèrement progressé (+1,9 %) au niveau de la région entre 2014 et 2013. Mais, plus de la moitié des établissements ont subi une variation de +/- 10 % de leur activité d’une année à l’autre. Près d’un tiers des établissements de la région ont vu leur activité varier de +/- 25 % en une année (60 % des établissements constatant une hausse et 40 % constatant une baisse). Les taux d’occupation sont également très disparates avec des moyennes supérieures à 90 % en Loire Atlantique et proches de 60 % dans le Maine et Loire.
Cette grande variabilité et disparité des activités de médecine peut interroger sur la gestion des moyens médicaux et les dispositifs de coopération mis en œuvre par les établissements sur des territoires où la démographie médicale reste problématique.
Pour les activités SSR réalisées ou non dans un établissement disposant de lits de médecine, le contraste entre établissements est moins important d’une année sur l’autre. Près de la moitié des établissements étudiés ont un taux d’occupation inférieur à la moyenne régionale de 94 %. Privés d’autorisation de médecine, la plupart de ces établissements ne sont pas en capacité de faire jouer des synergies entre les activités de médecine et de SSR. Les incidences de la réforme de la tarification des SSR restent à évaluer mais pourraient également influencer les résultats des ex-hôpitaux locaux.
Problématique 1 : Quelles sont les missions/fonctions menées par les hôpitaux de proximité et comment sont-elles réalisées ?
Un groupe de travail sur la thématique a été créé au second semestre 2016 et un cabinet de conseil a été sollicité pour étudier, répertorier et cartographier les missions de proximité remplies et/ou à développer par les établissements de notre région au sein de chaque territoire.
Cette démarche, menée dans un cadre partenarial avec les fédérations (FHF, FEHAP, FHP, ANCHL, l’APMSL et l’URPS-ML), associe l’ensemble des « hôpitaux de proximité » au sens du décret mais également les établissements sanitaires mono activité (SSR) qui respectent 2 des 4 critères sociodémographiques du même texte, ainsi que les acteurs médico-sociaux et du premier recours se situant dans un périmètre de 20 minutes autour de l’établissement sanitaire.
4 missions ont été définies pour permettre de « cartographier » sur le territoire l’offre de proximité :
-
Mission 1 : La mission d’appui au premier recours doit s’exercer dans le cadre d’un exercice partagé, en complémentarité avec les acteurs de santé locaux, confortant l’articulation ville hôpital. Elle porte sur des fonctions de coordination et d’effection permettant, a minima, d’aider à la réalisation d’un plan personnalisé de santé, d’évaluer les besoins des personnes (bilan gériatrique,…), l’accès à l’expertise spécialisée, de contribuer des processus de repérage des patients / aller vers, d’assurer des missions d’information auprès des libéraux, de participer à la mobilisation des acteurs de ville, de mener des actions d’éducation thérapeutique du patient. Si dans le cadre d’un diagnostic territorial partagé, une carence sur le territoire apparait, cette mission peut compléter voire se substituer au premier recours en fonction de la situation de fragilité du territoire.
-
Mission 2 : Soutien au parcours de la personne âgée/situation complexe et notamment l’aval du court séjour, intégrant une offre de lits intermédiaires
Cette mission doit permettre de créer ou développer des pôles d'évaluation gériatrique ou des consultations spécialisées pour cette population, auxquels les médecins généralistes pourront adresser leur patient. L’objectif est d’intervenir en amont de la chaîne des soins en prenant en charge au plus près de leur domicile les patients, éventuellement sur des très courtes durées, limitant d'inutiles ruptures avec leur environnement. -
Mission 3 : Le développement des consultations avancées (télémédecines ou sur site) doit permettre de diminuer les déplacements et les temps de prise en charge, développer l'expertise (spécialistes ou collègue référent) au bénéfice des patients éloignés des plateaux techniques, favoriser la coopération entre ville et hôpital, libéraux et spécialistes, augmenter le confort des patients en évitant notamment des déplacements, voire des hospitalisations, fluidifier les parcours de soins, optimiser les dépenses de santé.
-
Mission 4 : Développement d’activités « hors les murs ». Cette mission a pour objet, sur un territoire défini, de faciliter le retour ou le maintien dans son lieu de vie d’une personne en situation complexe. Les structures ou services interviennent principalement dans des situations où les difficultés rencontrées peuvent compromettre le retour ou le maintien à domicile, et provoquer un risque de prolongation de séjour hospitalier ou de retour en institution. Elles peuvent également apporter leur concours dans les situations nécessitant un transfert de la personne en institution, en identifiant les problématiques locales.
L’ARS des Pays de la Loire dispose aujourd’hui d’une cartographie précise des missions réalisées par territoire avec leur déclinaison opérationnelle sous forme de logigramme. Un scoring permet par ailleurs de positionner les établissements les uns par rapport aux autres et d’identifier les établissements moteurs et ceux en difficulté.
Ainsi, 78 % des établissements jouent un rôle avéré dans l’offre sanitaire de proximité seul ou en lien avec les autres acteurs de soins. Le maillage du territoire couvre plus de 75 % de la région. Une mobilisation importante des acteurs dans l’étude régionale (32 % de participation globale, 91 % des établissements sanitaires). Néanmoins, les départements conservent un positionnement « missions » hétérogène.
La démarche adoptée a mis en avant un décloisonnement des pratiques et une volonté de chacun de répondre à des problématiques de territoires singulières (Etude Ernst & Young).
Problématique 2 : Quelle place les établissements sanitaires qui ne disposent pas du label « hôpital de proximité » doivent-ils disposer dans les prochaines années ?
L’étude menée par l’agence a retenu le positionnement géographique des établissements sanitaires en prenant en compte l’entité géographique au sens de FINESS, et a intégré volontairement des établissements qui disposaient uniquement de l’autorisation d’activité de SSR. Les critères socio–démographiques du décret des hôpitaux de proximité ont ensuite été appliqués à cette liste d’établissement. Ainsi 29 établissements supplémentaires ont intégré l’étude régionale.
Sur ces 29 sites géographiques, la cartographie des missions réalisées par les établissements est globalement similaire à celle des établissements ayant reçu le label d’hôpital de proximité. Seuls quelques établissements ne remplissent que de manière parcellaire ces missions (cf étude).
Problématique 3 : Quelle place au sein des GHT pour les hôpitaux de proximité publics ?
L’intégration des acteurs dans les démarches GHT est plutôt vécue comme un levier même si des questionnements apparaissent quant à leur contribution financière (fonctions supports notamment).
La participation à un GHT est vue comme un vecteur de développement de cette offre de consultation.
La cartographie précise des missions réalisées par établissement permettra à chacun de valoriser son expertise et ses atouts auprès du GHT.
Problématique 4 : Comment encourager la complémentarité et la transversalité entre les différents acteurs
Les coopérations avec les professionnels de santé dans les soins de premier recours, notamment au travers des maisons de santé pluridisciplinaires, permettent de contribuer à une prise en charge des publics fragiles. Elles constituent une réponse en amont pour pallier aux hospitalisations inutiles ou aux ré-hospitalisations précoces dans les centres hospitaliers suivant ainsi, pour les personnes âgées dépendantes, les recommandations de la HCAM7.
Les possibilités que ces partenariats offrent en termes de permanence des soins ambulatoires ou de consultations avancées sont autant d’atouts que les hôpitaux de proximité peuvent apporter au développement d’une filière parcours-patient.
De plus, leur rôle d’appui dans la filière aval est également un enjeu majeur pour optimiser au mieux les capacités hospitalières. Par l’éventail d’activités qu’ils peuvent apporter (SSR, SLD, EHPAD, SSIAD ou HAD), les établissements sanitaires de proximité contribuent à réduire la saturation de certains sites et fluidifier ainsi le parcours-patient sur le territoire.
Le relais ville hôpital est souvent facilité par l’organisation territoriale en CLS et grâce à l’exercice au sein de l’hôpital, des médecins généralistes libéraux du territoire.
Le lien avec les médecins libéraux est particulièrement important dans les structures où les médecins libéraux sont amenés à intervenir dans le cadre de vacations, postes partagés (ville – hôpital), astreintes,…
La structuration du 1er recours en pôle de santé a parfois permis de remédier à la pénurie médicale.
Même si les décrets d’application relatifs aux CPTS et PTA ne sont pas encore publiés, les acteurs montrent de l’intérêt pour ces dispositifs de coordination innovants (25 % des ES indiquent participer à un projet de coopération territoriale). Les structures sont, par ailleurs, souvent déjà impliquées dans des conventions (GCS, contrat local de santé etc.) avec les acteurs du premier recours et du médico-social.
Problématique 5 : Quel rôle pour ces établissements dans le parcours de soins des personnes âgées ?
La coordination en aval de l’hôpital est facilitée par des outils permettant l’adressage de patients par les hôpitaux à des structures d’aval (TRAJECTOIRE) et pour les établissements disposant d’un EHPAD, d’un SSR et d’un SSIAD sur leur site.
La méconnaissance des dispositifs d’aval et des possibilités offertes par les HPR combinée à l’absence de partenariat avec les urgences contribuent à l’engorgement des services des urgences des hôpitaux de recours et à des renvois à domicile dans des conditions non pertinentes d’un point de vue médico-social. Des conventions de coopération avec les SAU ont néanmoins été signées. Cependant, l’HPR n’est souvent sollicité qu’en cas d’engorgement du SAU.
50 % des structures sanitaires accueillent des patients pour des durées inférieures à 3 jours et 35 % des structures MS disposent de solutions d’accueil temporaire. Quand ces séjours sont réalisés, ils le sont principalement pour des prises en charge de fin de vie et plus secondairement suite à la déstabilisation de l’état chronique à domicile. Ils peuvent être adressés par un centre hospitalier, une HAD, un EHPAD ou venir directement du domicile.
Certaines structures spécialisées en gériatrie (MCO gériatrique, court séjour gériatrique, SSR polyvalent avec une orientation gériatrique) ont développé une évaluation des besoins faisant intervenir un gériatre, en lien avec d’autres PEC (Alzheimer, MPR, ortho, kiné, etc…) et des spécialistes si besoin.
Les évaluations peuvent également être réalisées en coordination avec les acteurs de ville et médico-sociaux (CLIC / MAIA / réseaux géronto).
Des projets émergent : réalisation de bilans en télémédecine et ouverture de SSR HTP ont été constatés.
L’expérimentation PAERPA a facilité la coordination locale.
- Objectif 1 : Préconiser dans le PRS2 un seuil capacitaire de 28 à 30 lits pour des unités mixtes (SSR-médecine) uniquement pour les établissements sanitaires remplissant les critères de proximité régionaux.
- Objectif 2 : Mettre en place un label régional pour les structures sanitaires (HPR et mono SSR) qui remplissent des missions de proximité telles que définies dans l’étude.
- Objectif 3 : Veiller à ce que les établissements de proximité public puissent contribuer à l’élaboration des PMP des GHT en valorisant l’étude menée en Pays de la Loire
- Objectif 4 : Accompagner les établissements sanitaires de proximité dans le soutien aux soins primaires, le développement du retour et maintien à domicile, dans une démarche intégrative des acteurs de proximité, en valorisant financièrement les missions de proximité réalisées quel que soit leur statut
- Objectif 5 : Encourager le développement des coopérations villes-hôpital en utilisant les outils adaptés à chaque territoire (projet intégré MSP/HPR, CLS partagé, CPTS, PTA,…) apportant une véritable plus-value dans le parcours patient de proximité
- Objectif 6 : Promouvoir l’activité médicale mixte ville-hôpital
- Objectif 7 : Diversifier l’offre de prise en charge d’aval et élaborer une communication sur la possibilité offerte par les établissements sanitaires de proximité pour l’accueil des patients en accès direct (notion de lits intermédiaires)
- Objectif 8 : Accentuer la participation des structures sanitaires de proximité dans la coordination des parcours (création d’HDJ médecine ou SSR pour réaliser des bilans gériatriques par exemple)
- Objectif 9 : Encourager le développement des consultations avancées prioritairement pour les patients souffrant de maladies chroniques en utilisant les leviers organisationnels et tarifaires actuels (GHT, T2A, DMA,…) tout en conservant une approche efficiente (télémédecine, … )
- Objectif 10 : Déployer de manière pérenne sur les territoires des dispositifs de maintien et de retour à domicile adaptés à leur problématiques permettant de structurer le parcours patient et de coordonner l’ensemble des intervenants.
Liste des hôpitaux de proximité :

Liste des établissements non labellisés « hôpitaux de proximité » mais ayant intégrés l’étude:

-
Missions du Groupe de travail interne :
-
Définir et clarifier le contenu des « briques » à assembler
-
Etablir une cartographie des établissements retenus
-
Etudier les fonctions/missions remplies et/ou à développer par ces établissements => mission confiée au cabinet Ernst And Young
-
Scoring pour définir un processus d’accompagnement de ces structures => mission confiée à Ernst And Young
-
-
Etude Ernst And Young.
-
Constitution d’un groupe de concertation externe (3 réunions avec FHF, FEHAP, FHP, ANCHL, l’APMSL et l’URPS-ML
-
Rapport de la cour des comptes sur l’application des lois de financement de la sécurité sociale, « l’avenir des hôpitaux locaux », septembre 2013
-
Instruction DGOS/R2/R5 no 2014-222 du 17 juillet 2014 relative au positionnement des hôpitaux de proximité sur leur territoire et aux modalités de financement spécifique des ex-hôpitaux locaux
-
DGOS, « la réforme des hôpitaux de proximité – support méthodologique », 2016
-
Rapport de la HAS sur « le recours à l’hôpital en Europe », mars 2009
-
Rapport de Martine Pinville « Relever le défi politique de l’avancée en âge », 2012
-
Circulaire sur les missions des hôpitaux locaux, 28 mars 2003
-
Circulaire relative aux hôpitaux de proximité du 17 juillet 2014
-
Rapport de Bernadette Devictor « Le service public territorial de santé (SPTS), le service public hospitalier (SPH) », mars 2014
-
Circulaire DHOS/DGAS/O3/AVIE/n°2003/257 du 28 mai relative aux missions de l’hôpital local
-
ANCHL, Monographie « Les ex-hôpitaux locaux en 2011 », mai 2013
-
ANCHL, « Positionnement de l’ANCHL sur les groupements hospitaliers de territoire », mars 2015
-
Haut Conseil pour l’avenir de l’assurance maladie « vieillissement, longévité, et assurance maladie », avril 2010
-
Etude sur les hôpitaux de proximité en Pays de la Loire. Mission Ernst & Young 2016
1 Rapport de la cour des comptes sur l’application des lois de financement de la sécurité sociale (« l’avenir des hôpitaux locaux »), septembre 2013
2 Rapport de la cour des comptes sur l’application des lois de financement de la sécurité sociale (« l’avenir des hôpitaux locaux »), septembre 2013
3 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires
4 ANCHL, Monographie « Les ex-hôpitaux locaux en 2011 », mai 2013
5 DGOS, enquête sur les hôpitaux de proximité, novembre 2014
6 Décret n° 2016-658 du 20 mai 2016 relatif aux hôpitaux de proximité et à leur financement
7 Haut Conseil pour l’avenir de l’assurance maladie « vieillissement, longévité, et assurance maladie », avril 2010