Une évolution du contexte sanitaire depuis la création des équipes mobiles en santé a amené à se réinterroger sur leur définition1, leurs missions et leurs modalités d’intervention. En particulier :
-
l’accroissement de la population des personnes âgées et l’augmentation des maladies chroniques souvent associée à l’âge ;
-
la problématique de démographie médicale sur certains territoires ;
-
le développement des innovations en santé, de la télémédecine ;
-
la stratégie nationale de santé (virage ambulatoire, diminution des séjours hospitaliers, vie à domicile, réponses à des ruptures de parcours de situations de plus en plus complexes, axe de prévention en santé à développer).
-
la création de nouveaux dispositifs (ex : GHT, MAIA, expérimentation des prototypes PAERPA, plateformes et fonctions territoriales d’appui…)
-
le renforcement du rôle des médecins généralistes en tant que médecins traitants
-
la réorganisation des réseaux de santé, notamment gérontologiques
-
la définition de nouveaux territoires de santé
Un certain nombre d’équipes « mobiles » sont citées dans le PRS 1 : les équipes mobiles gériatriques, les équipes mobiles Alzheimer, les équipes mobiles psychiatrie-précarité, les équipes mobiles en psychiatrie, les équipes mobiles de soins palliatifs, les équipes et structures d’appui en adaptation-réadaptation, les équipes mobiles pour troubles du comportement chez les jeunes et les équipes mobiles de SSR.
Appui sur des évaluations réalisées par l’ARS
Au fil de la mise en œuvre du PRS1, des évaluations d’équipes mobiles ont été réalisées par l’ARS et ont abouti à des propositions de réajustements (cf. annexe).
A leur issue, l’ARS des Pays de la Loire a réalisé une synthèse des évaluations menées par son département d’évaluation des politiques de santé et des dispositifs portant sur des équipes mobiles en santé : gériatriques (EMG), de soins palliatifs (EMSP), en psychiatrie (EMP) dont les équipes mobiles psychiatrie-précarité (EMPP), de liaison et soins en addictologie (ELSA).
Enjeux
L’organisation des équipes mobiles en santé présente quatre enjeux :
-
Déploiement d’organisations territoriales ;
-
Contribution au décloisonnement ville/hôpital ;
-
Apport d’expertise aux professionnels du premier recours ;
-
Contribution au maintien à domicile avec une prise en charge globale de la personne le nécessitant.
Avec le PRS2, il est apparu une opportunité de reposer la question du besoin et de la plus-value recherchée des équipes mobiles dans leur principe et pour l’ensemble des équipes dites « mobiles », suite au développement très hétérogène de ces équipes dans la région, qu’elles concernent la même thématique ou des thématiques différentes.
Tant elles sont hétérogènes, une définition des équipes mobiles telles qu’elles fonctionnent actuellement s’est avérée difficile à adopter de façon concise. Les travaux d’évaluation ont abouti à une tentative de définition:
« Equipes hospitalières expertes, pluri professionnelles, intervenant sur le lieu de vie et/ou le lieu de prise en charge de la personne (établissement de santé, établissement médico-social, cabinet libéral, domicile), sur un territoire défini, en appui des professionnels sur leur demande, avec intervention ou non auprès du patient, pour des actions le plus souvent ponctuelles sans prise en charge directe de longue durée, ni de portage du projet de soins du patient, autour de situations sanitaires et sociales complexes ».
Bien qu’hétérogènes, les équipes mobiles s’inscrivent généralement dans une réponse à des besoins d’expertises, mais elles ne sont pas forcément les seules à les détenir. Leur spécificité réside dans l’apport de leurs expertises au plus près du patient, par une approche pluri professionnelle intégrée, dans une prise en charge globale.
Elles présentent des caractéristiques largement plébiscitées que sont la réactivité, la souplesse d’intervention et la mobilité dans l’« aller vers ». Des équipes mobiles territoriales apportent des réponses à des besoins non couverts grâce à leurs interventions précoces et adaptées. Elles assurent, par la diffusion d’une culture spécifique sur leur champ d’expertise, la montée en compétences de leurs partenaires professionnels.
Pour autant, leur souplesse de fonctionnement ne s’est pas beaucoup traduite dans les organisations et leur positionnement que ce soit au niveau national ou régional. Les équipes mobiles ont peu évolué depuis leur création (années 2000), malgré des contextes mouvants de changements dans l’organisation de l’offre de santé. Les EMG, EMSP, EMPP et ELSA ont fait l’objet de cahiers des charges figurant dans des circulaires. Ces circulaires ont été rédigées entre 2000 et 2008. Il n’y a pas eu de révision de ces circulaires depuis 2008, malgré des changements de contexte importants intra et extra hospitaliers. Par ailleurs, les territoires d’intervention de ces équipes restent encore souvent mal définis en Pays de la Loire et des territoires ne sont pas couverts.
Sur le plan stratégique, aujourd’hui la question se pose de savoir comment les établissements de santé, publics comme privés, doivent mettre à disposition certaines expertises (qui restent à définir) en intra comme en extra hospitalier.
Les éléments recueillis au cours des travaux d’évaluation ont permis de dégager les forces et faiblesses et la plus-value de ces équipes mobiles. Si leur plus-value est démontrée, beaucoup d’attentes s’articulent autour de leur organisation et de leur positionnement sur les territoires dans une logique de continuité et de prise en charge globale de la personne par des professionnels de ville montés en compétence.
Un atelier collectif rassemblant divers représentants régionaux de professionnels a classé, par ordre d’importance décroissante (rang de classement de 1 à 14), les plus-values suivantes, mettant très en avant l’expertise et dans une moindre mesure la pluri professionnalité des équipes mobiles. Les plus-values de ces équipes se situent bien dans un objectif d’améliorer les parcours des personnes par une meilleure articulation entre le premier recours et le second recours.
-
Apport d’une expertise spécifique
-
Travail en Pluriprofessionnalité
-
Capacité à décloisonner des structures et des acteurs / Capacité à « Aller vers »
-
Prise en charge globale et personnalisée des patients dans leur environnement personnel / Souplesse et adaptabilité
-
Montée en compétence des partenaires
-
Incitation du patient à s’engager dans une démarche de soins / Repérage ou aide au repérage par une intervention précoce / Réponse à des besoins non couverts
-
Rapidité d’intervention (réactivité) / Soutien aux professionnels de terrain
-
Accompagnement au changement
-
Capacité à organiser des orientations en sortie d’hospitalisation
Il est proposé de conserver et d’amplifier dans la région une dynamique d’équipes pluri professionnelles mobiles, autour de l’appui des professionnels de la ville (libéraux, sociaux et médico-sociaux) et des établissements de santé (en particulier les établissements de proximité) sur la prise en charge de situations complexes et lourdes, avec d’éventuelles interventions sur certaines de ces situations.
Ces interventions s’inscrivent alors clairement dans l’appui à ces professionnels. La cible de ces équipes mobiles est en effet ces professionnels, la montée en compétence de collectifs professionnels, et non directement des patients, même si ces derniers sont les bénéficiaires finaux de ces interventions, sur un territoire défini. Cet appui est notamment motivé par le contexte de virage ambulatoire et de transition épidémiologique qui fait reposer sur les professionnels de la ville la prise en charge de patients vivant à domicile présentant des situations de plus en plus complexes et lourdes. Le transfert de charges de l’hospitalier vers l’ambulatoire et le médico-social impose cet appui. Les territoires d’intervention doivent être définis et connus.
Dans ce cadre, les équipes mobiles en santé sont des dispositifs pluri professionnels, clairement territoriaux, même si elles sont rattachées à des établissements de santé, apportant une expertise en proximité, qu’il s’agit de reconnaître et de positionner par rapport aux autres modalités d’apport d’expertise aux professionnels du premier recours.
Les équipes mobiles sont porteuses d’expertises spécifiques pouvant concerner des pathologies, des populations et des domaines très diversifiés suivants les besoins : EMG, EMSP, EMP, ELSA, EM handicaps rares, EMG SSR (maladies neurodégénératives…)…. En fonction des besoins, sur la base de diagnostics territoriaux, d’autres équipes mobiles peuvent être identifiées et développées. Dans ce contexte, les EAAR qui ne disposent pas de temps médical et qui délivrent des prestations directes auprès de patients ne peuvent pas être considérées comme des équipes mobiles.
Les missions et le positionnement des équipes mobiles en santé peuvent être définis comme suit :
-
Apporter une expertise de second recours, sur des pathologies, des populations ou des situations ;
-
Fonctionner en équipes pluri professionnelles, au plus près du lieu de prise en charge ;
-
Exercer en responsabilité territoriale pour tous les acteurs du premier recours du territoire sur des missions relevant de l’organisation territoriale et infra territoriale, même si l’expertise est portée par un établissement de santé ; dans ce cadre, les conventionnements inter établissements ne seraient plus nécessaires, l’ensemble des partenaires des équipes mobiles sachant qu’ils peuvent faire appel à l’équipe mobile sur leur territoire ;
-
Apporter un appui-conseil en réponse aux besoins des professionnels de santé libéraux et des acteurs médico-sociaux (secteurs personnes âgées et handicap) ;
-
Permettre par cet appui-conseil un transfert de compétence vers les professionnels de santé et du médico-social, avec intervention ou non auprès de patients (si interventions auprès du patient, le but est de permettre l’accompagnement ultérieur par les professionnels en charge du patient) ;
-
Permettre cette montée en compétence en tant qu’équipe mobile ressource en formation : échanges de pratiques, partages d’expérience, études de cas, orientation sur les formations existantes, formations pratiques sur site ;
-
Ne pas intervenir en substitution, mais permettre aux professionnels de santé de « porter plus lourd » sur des périodes définies ;
Il y a lieu d’établir une distinction des équipes mobiles territoriales en santé avec d’autres équipes :
-
Equipes de liaison intra hospitalières, pour lesquelles c’est la responsabilité des établissements de santé de les créer et de les organiser (intérêt notamment pour faire baisser les durées moyennes de séjour)
-
La pluri professionnalité peut y être interrogée selon les cas ;
-
En cas d’équipe mobile et d’équipe de liaison portées par un même établissement, il convient de distinguer les 2 équipes (ex : EMSP, EMG) ;
-
Remarque : l’intervention d’équipes pour un appui-conseil aux professionnels des établissements de santé de proximité peut être le fait soit d’équipes de liaison issues d’autres établissements de santé soit d’équipes mobiles territoriales (à préciser sur les territoires).
-
-
Equipes d’intervention auprès de patients, plus ou moins en appui de professionnels
-
L’exemple-type de ces équipes est représenté par les équipes mobiles de psychiatrie dont les EMPP ; pour la psychiatrie, il s’agit d’une modalité d’intervention à domicile ou de substitut de domicile, pour des patients souvent non connus ou non suivis.
-
Peuvent ainsi être définis trois niveaux d’intervention pour l’apport d’une expertise de second recours aux professionnels du premier recours (articulation soins primaires/soins spécialisés) :
-
Avis spécialisé ponctuel sur tout type de situation le nécessitant : consultation de spécialiste, y compris avancée ou via la télémédecine
-
Apport d’expertise, en soutien aux professionnels du premier recours sur intervention ponctuelle, pour porter plus de situations « plus lourdes », avec éventuelle intervention auprès du patient, mais sans substitution, permettant aux professionnels d’évoluer sur leurs pratiques et de gagner en capacité de prise en charge eux-mêmes de situations plus ou moins complexes : place des équipes mobiles territoriales en santé
-
Appui aux professionnels du premier recours sur des situations très complexes, sans intervention ni même contact avec les patients, pour assurer la coordination des parcours dans le cadre de l’exercice de fonctions territoriales d’appui ou de plateformes territoriales d’appui : équipes de sécurisation des parcours. La prise en charge des situations les plus complexes peut aller jusqu’à la nécessité de faire intervenir des gestionnaires de cas (dans ce cas, les gestionnaires de cas ont des contacts avec les patients).t
La mise en cohérence du positionnement des équipes mobiles sur les territoires pourrait faire l’objet de modalités proposées dans un cahier des charges aux acteurs concernés en référence aux 3 niveaux d’intervention et rôles attendus de ces équipes. Des indicateurs sont à proposer dans le cahier des charges :
-
de processus (part accordée aux formations par exemple) ;
-
de résultats (part d’influence sur la montée en compétence des professionnels par exemple) ;
-
d’impact (taux d’évolution des DMS par exemple).
Recommandations des évaluations des équipes mobiles
Les principales recommandations des évaluations des équipes mobiles issues des rapports d’évaluation correspondants sont les suivantes :
Pour les équipes mobiles gériatriques :
-
L’EMG doit rester sur l’offre intra hospitalière comme périmètre privilégié de son intervention avec recentrage de son cœur de métier sur l’expertise, se positionnant en tant qu’entité de second recours,
-
L'EMG doit évoluer non pas vers un rôle de coordonnateur du parcours de santé, mais de pilote de la diffusion d'une culture, de pratiques et d'outils communs,
-
L’EMG ne doit pas être prestataire mais partenaire expert (avoir un haut niveau d'expertise, accompagner la montée en compétence des acteurs).
Pour les équipes mobiles de soins palliatifs :
-
Conforter les EMSP vers un rôle d'expert de recours sur les situations complexes,
-
Faire évoluer les EMSP vers l'extérieur de l'hôpital pour le continuum du parcours du patient,
-
Définir une stratégie régionale sur le rôle et le positionnement des EMSP,
-
Les missions exercées par les EMSP et les réseaux ont vocation à terme à n'être exercées que par un seul porteur par territoire de proximité sous la forme d'EMSP territoriale.
Pour les équipes mobiles en psychiatrie :
-
Organiser globalement le développement des interventions à domicile (IAD) en psychiatrie en incluant les interventions à domicile des secteurs et les interventions des équipes mobiles existantes,
-
Mieux identifier et communiquer sur les interventions à domicile en psychiatrie,
-
Préciser le positionnement des équipes mobiles dans la procédure de signalement et de régulation des urgences psychiatriques,
-
Promouvoir quelques principes sur les EMP :
-
interventions ponctuelles des EMP, avec relais rapide aux secteurs
-
promotion d'équipes mobiles regroupant des compétences par rapport aux équipes mobiles très spécialisées, sans préconiser de cible idéale ou d'équipe polyvalente,
-
pas d'équipes spécialisées dans l'urgence, mais les EMP doivent s'intégrer dans le dispositif local de prise en charge des urgences.
-
Pour les équipes mobiles psychiatrie-précarité :
-
Consolider les EMPP, en réaffirmant que les EMPP se situent prioritairement dans le champ de la psychiatrie,
-
Ne pas les multiplier (à réserver aux grands centres urbains),
Pour les équipes de liaison et de soins en addictologie :
-
Assurer une vigilance de l'ARS sur l'utilisation des crédits en addictologie et l'activité des services, harmoniser les règles de financement des ELSA et enrichir les critères d'allocation des ressources,
-
Appliquer les recommandations nationales sur la couverture des services d’urgence par les ELSA,
-
Renforcer le repérage et l'orientation en maternité des femmes souffrant d’addiction,
-
Accompagner la clarification des parcours en addictologie dans les territoires, plus spécifiquement du positionnement des ELSA, de manière articulée avec la démarche des groupements hospitaliers de territoire (GHT) en cours.
Graphiques / cartographies documentant le sujet
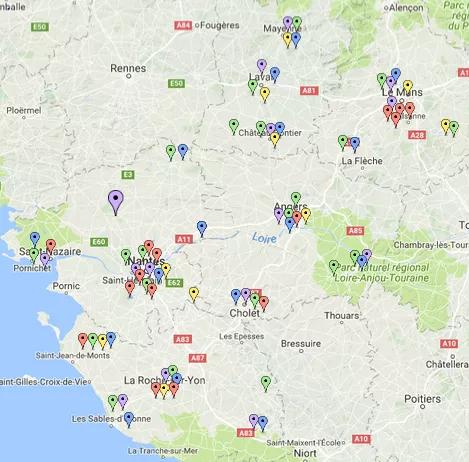
Cartographie d’implantation des 79 équipes ayant donné lieu à des évaluations ou des bilans par l’ARS

-
Equipes Mobiles de Gériatrie (EMG)
-
Equipes d'Appui d'Adaptation Réadaptation (EAAR)
-
Equipes de Liaison et de Soins en Addictologie (ELSA)
-
Equipes Mobiles de Psychiatrie (EMP)
-
Equipes Mobiles de Soins Palliatifs (EMSP)
- Exploitation des différents rapports d’évaluation d’équipes mobiles en santé pendant la durée du PRS1
- Investigations complémentaires menées auprès des porteurs et des bénéficiaires d’équipes mobiles en santé (entretiens, études de terrain, focus groupe régional)
- Analyse documentaire et réglementaire
Evaluations régionales
-
Rapport d’évaluation de la valeur ajoutée des équipes mobiles dans les interventions à domicile des secteurs de psychiatrie adulte des Pays de la Loire (décembre 2015)
-
Rapport d’évaluation des équipes mobiles de gériatrie (juin 2013),
-
Rapport d’évaluation des équipes de liaison et de soins en addictologie en Pays de la Loire (avril 2017).
Circulaires
-
Circulaire du 19 février 2002 relative à l’organisation des soins palliatifs et de l’accompagnement, en application de la loi du 9 juin 1999, visant à garantir le droit à l’accès aux soins palliatifs,
-
Circulaire du 25 mars 2008 relative à l’organisation des soins palliatifs,
-
Circulaire du 18 mars 2002 relative à l’amélioration de la filière de soins gériatriques,
-
Circulaire du 28 mars 2007 relative à la filière de soins gériatriques,
-
Circulaire du 23 novembre 2005 relative à la prise en charge des besoins en santé mentale des personnes en situation de précarité et d’exclusion et à la mise en œuvre d’équipes mobiles spécialisées en psychiatrie,
-
Circulaire du 8 septembre 2000 relative à l’organisation des soins hospitaliers pour les personnes ayant des conduites addictives,
-
Circulaire du 26 septembre 2008 relative à la filière hospitalière de soins en addictologie,
1 Définition des équipes mobiles figurant dans le PRS1 (glossaire) dans le cadre particulier des consultations avancées « équipes pluri professionnelles, spécialisées sur une pathologie ou une thématique. Rattachées à une structure hospitalière, elles interviennent au sein des autres services de l’hôpital mais aussi en proximité auprès des professionnels de premier recours qui les sollicitent ».