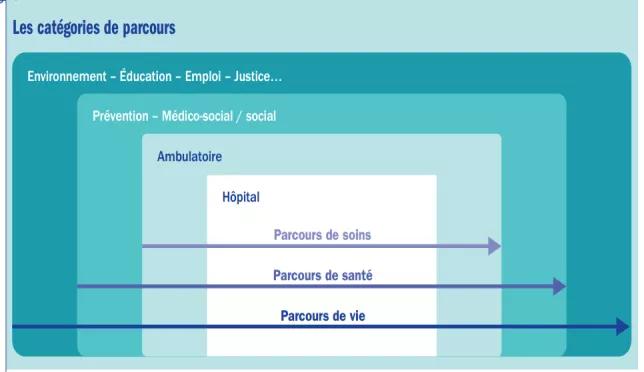
La réflexion sur les parcours de santé était déjà présente dans le PRS 1 et elle a été confortée par la mise en œuvre opérationnelle d’actions, et en particulier du prototype « parcours de santé des aînés ». Cette approche par les parcours de santé permet de répondre de manière adaptée aux besoins de la personne au regard de sa situation, de son environnement et de ses choix.
Améliorer les parcours de santé, c’est agir sur deux leviers :
-
D’une part améliorer la qualité des prises en charge et des accompagnements en évitant les ruptures (notamment celles aboutissant à des prises en charge ou des actes non appropriés tel qu’un passage non programmé dans un service hospitalier via les urgences).
-
D’autre part améliorer la pertinence des recours au système de santé, premier gage d’une soutenabilité de long terme.
Le parcours de santé des aînés et sa traduction concrète en Mayenne (PAERPA) est à assimiler à une première pierre servant de modèle à d’autres populations pour qui les parcours peuvent s’avérer complexes et /ou chaotiques.
Désormais, notre réflexion doit s’inscrire dans une approche davantage systémique en partenariat avec les autres porteurs de politique publique ; c’est le prochain enjeu autour des parcours de vie…
Evolution 1 : Le partage des enjeux sur la nécessité d’améliorer les parcours est atteint
Les principales ruptures délétères dans le parcours des personnes sont désormais bien identifiées. Il s’agit désormais d’agir sur les facteurs permettant de prévenir la perte d’autonomie : adaptation du lieu de vie, soutien psychologique, chutes, dénutrition, problèmes sensoriels (vue, ouïe…).
D’un point de vue général, le passage par l’hôpital demeure un point charnière. De ce fait toute hospitalisation évitable doit trouver une réponse par ailleurs. Il s’agit notamment des hospitalisations qui sont réalisées pour des raisons autres que purement médicales (notamment dans le cadre d’un contexte social/environnemental très défavorable).
La sortie de l’hôpital est un moment particulier où la personne passe d’un encadrement très dense à un retour dans son environnement d’origine. Différents dispositifs sont mis en place pour faciliter cette transition dans un contexte où les durées de séjour diminuent et où le recours à la chirurgie ambulatoire est en constante augmentation…
Au niveau de nos partenaires et des différents acteurs, un des rôles de l’ARS a été de démontrer l’importance de bien prendre en compte l’amont et l’aval de chaque prise en charge ou accompagnement. Dans cette dynamique, chacun est en partie responsable de la coordination autour de ses actes. Pour ce faire, nous sommes en mesure de nous appuyer sur diverses données venant étayer ces constats (travaux sur l’hospitalisation potentiellement évitable, analyse médico-économique démontrant la pertinence de la prévention des chutes…).
Evolution 2 : La nécessité de penser des lieux de gouvernance pour améliorer les parcours
Un des constats réalisés au cours du premier PRS porte sur l’importance des interactions entre les co-porteurs des politiques en faveur des aînés. Ce constat est également valable pour les professionnels qui sont co-responsables des actions mises en œuvre. Cette nécessaire interaction amène à penser des lieux d’échange formalisés ; ce sont les instances de gouvernance. A ce titre, ce qui a été initié par les MAIA dans le cadre des Comités d’intégration des acteurs et des projets (CIAP) et les Comité stratégiques mérite d’être poursuivi et amplifié pour couvrir demain les problématiques d’autres populations (maladies chroniques, santé mentale…). Cela nécessitera un investissement fort de la part de l’ARS et de ses partenaires pour rendre la gouvernance lisible, opérationnelle et pertinente.
Evolution 3 : La dynamique de l’intégration avec les points marqués et les limites…
Tout au long du PRS 1, le déploiement et la mise en œuvre de nombreux dispositifs s’est accompagnée d’un effort de pédagogie et de mise en cohérence. Cependant, il est nécessaire de rendre plus lisible et explicite les rôles et places de chacun. Faute d’une forme de régulation, il existe un risque pour que ces dispositifs, initialement bien pensé, ne trouvent pas leur traduction auprès des professionnels et des citoyens.
Les nouveaux textes parus en 2016 (loi d’adaptation de la société au vieillissement, loi de modernisation de notre système de santé) vont dans le sens des choix faits en région Pays de la Loire. Ce nouveau cadre législatif amène également à repenser les articulations pour donner du sens.
La dynamique des parcours de santé en ressort renforcée en se traduisant notamment par la reconnaissance et la mise en œuvre de fonctions d’appui. L’élaboration de réponses en termes de fonctions d’appui doit s’inspirer des travaux déjà conduits sur le territoire tout en intégrant les besoins ressentis par les professionnels de santé, premiers bénéficiaires de ces fonctions activées dans le cadre des parcours complexes de leurs patients.
Il convient désormais d’élargir la réflexion et les travaux afin de transcender les questions d’âge ou de pathologies pour répondre à l’ensemble des parcours définis comme complexes.
Problématique 1 : Comment permettre d’alimenter et rendre opérationnels et décisionnels les lieux de gouvernance ?
Les lieux de gouvernance ont encore beaucoup à démontrer en termes opérationnels. Les organisations mises en place devront être réinterrogées pour assurer leur légitimité et leur pérennité afin de traduire en actions le principe d’intégration des acteurs et d’intégration des décideurs.
Problématique 2 : Comment répondre aux besoins d’appui des professionnels dans un cadre régulé mais sans ingérence ?
Il s’agit de définir un schéma de déploiement des fonctions d’appui en fonction des forces et faiblesses de chaque territoire en ayant l’objectif d’étendre ces fonctions au-delà des aînés.
Pour ce faire, les initiatives locales et issues des libéraux doivent pouvoir émerger. L’ARS aura alors un rôle d’accompagnement majeur à jouer.
Problématique 3 : Comment répondre à l’émergence de nouveaux besoins en s’appuyant sur des nouvelles technologies au service de l’Homme ?
Notre connaissance des parcours de santé et des besoins de nos concitoyens doivent encore être améliorée. Les possibilités offertes par les nouvelles technologies permettront de proposer des solutions innovantes pour permettre le respect des choix et des convictions notamment au travers de l’enjeu de la vie à domicile.
Les démarches engagées depuis 2012 sont à poursuivre en entrainant davantage les différents contributeurs d’une politique intégrée. Vis-à-vis des professionnels de santé, il s’agira d’accompagner le déploiement des réponses en termes d’appui dans une approche globale de la santé.
Proposition 1 : Faire de l’intégration l’étape ultime de la coordination
L’enjeu d’une coordination pérenne restera d’actualité afin que l’ensemble des professionnels de la santé et du social puissent interagir au bénéfice de leur patient.
Pour faciliter cette coordination, première étape vers l’intégration, plusieurs leviers s’offrent désormais à nous : équipes de soins de proximité, communauté de professionnels de santé de territoire, maisons de santé… Il s’agira de proposer une démarche par pallier permettant in fine d’aboutir à l’intégration des acteurs.
Proposition 2 : Rendre incontournable la gouvernance populationnelle avec nos partenaires
Notre rôle sera d’accompagner ces évolutions des pratiques et des organisations. A ce titre, nous devrons être en mesure d’alimenter les réflexions de par notre analyse rigoureuse des situations, de l’offre et des besoins des populations.
Proposition 3 : Favoriser de nouvelles solutions pour le domicile
Permettre de nouvelles prises en charges et accompagnement au domicile grâce à :
-
L’adaptation des modalités de prise en charge (HAD, SPASAD).
-
L’évolution et le renforcement des compétences mobilisables (soins palliatifs, ergothérapie, prévention…).
- S’appuyer sur les nouvelles technologies
Graphiques/ cartographies documentant le sujet

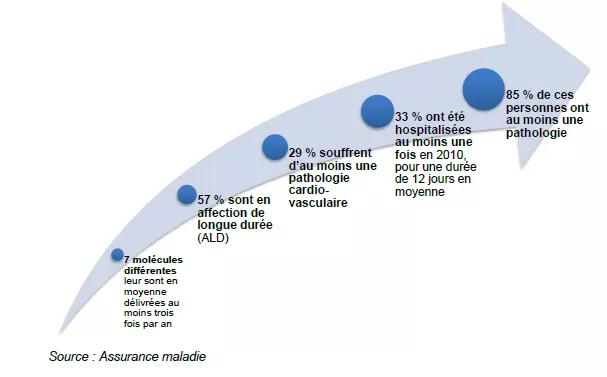
Les analyses présentées s’appuient sur :
-
les différents rapports du HCAAM dont les constats ont contribué à l’émergence des projets PAERPA.
-
le travail de formalisation et de construction du prototype parcours des aînés en Mayenne
-
des premiers résultats tant sur les aspects qualitatifs que quantitatifs














