
Selon l’enquête SHARE réalisée en 2011 en France, 10 à 20 % des personnes âgées de plus de 65 ans seraient « fragiles » et cette proportion s’élèverait à 40% chez les plus de 80 ans.
La notion de fragilité apparaît avec la perception ou la prise de conscience de la personne âgée ou de son entourage des premiers signes liés au vieillissement, prémisses ou non d’un état de dépendance, et de l’émergence de difficultés dans la vie quotidienne pouvant être accentuées par un environnement qui se révèle mal adapté au vieillissement (logement mal adapté, perte de mobilité, isolement social, fatigabilité…).
A partir de ces données, nous comprenons les enjeux du bien vieillir et de la mobilisation nécessaire pour préserver l’autonomie, prévenir les pertes d’autonomie évitables au cours de l’avancée en âge, selon une approche préventive, positive mais aussi intégrative de la santé.
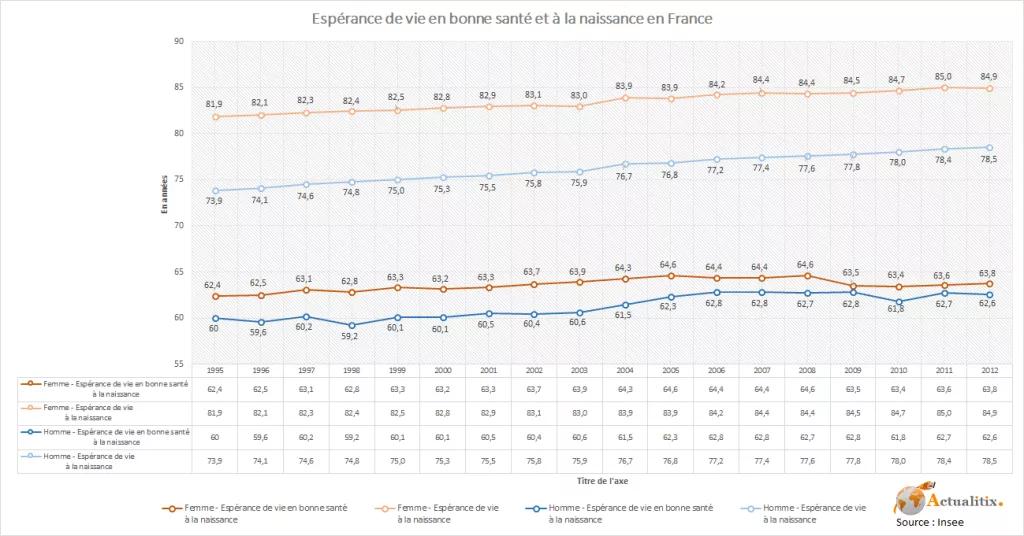
Un vieillissement de la population qui s’accélère, le souhait de vie à domicile en bonne santé et une tendance à la stagnation de l’espérance de vie en bonne santé
Face au vieillissement à venir de la population, le défi du bien vieillir est l’un des objectifs majeurs de la loi du 28 décembre 2015 relative à l’adaptation de la société au vieillissement.
La loi recommande d’agir précocement sur les comportements favorables à la préservation de l’autonomie (principalement activité physique et sportive et nutrition), d’agir sur le cadre de vie et le soutien au domicile.
Par ailleurs, depuis 2009 l’espérance de vie sans incapacité ne progresse plus en France, ce qui signifie que, notamment chez les femmes, le nombre d’années de vie avec incapacités après 65 ans augmente.
Par ailleurs, les personnes âgées vivent de plus en plus à domicile et seules, et souhaitent rester à domicile le plus longtemps possible.
Il importe que les personnes elles-mêmes et les professionnels du soin et de l’accompagnement prennent conscience du caractère potentiellement réversible de l’état de fragilité et de la possibilité d’agir pour préserver l’autonomie et retarder la dépendance avec l’avancée en âge.
La priorité du développement des politiques de prévention coordonnées
Désormais, toutes les politiques publiques convergent vers le bien vieillir à domicile en favorisant le soutien de la personne âgée à domicile et dans la Cité.
La récente loi d’adaptation de la société au vieillissement convie l’ensemble des pouvoirs publics à se mobiliser en faveur du grand âge en donnant un caractère prioritaire au développement des politiques de prévention. Elle appelle l’ensemble des acteurs publics (les conseils départementaux, les caisses de retraite, l’Etat et l’ARS) à se mobiliser et décline des mesures en matière de logement, la participation à la vie citoyenne, l’accès à la santé, aux loisirs et à la culture, à l’enseignement, aux vacances…
Le plan national d’action de la prévention de la perte d’autonomie de septembre 2015 souligne qu’il est possible de limiter la perte d’autonomie ou de la retarder, en développant une prévention des maladies liées à l’âge, mais aussi une prévention des incapacités entraînées par les maladies chroniques. Cette approche doit s’accompagner d’interventions sur l’environnement des personnes âgées.
La loi d’adaptation de la société au vieillissement a confié aux départements le leadership en matière de développement des actions de prévention par la Conférence des financeurs de la prévention de la perte d’autonomie. Cette dernière est chargée de définir un programme coordonné de financement des actions individuelles et collectives de prévention.
Les politiques de prévention doivent se déployer à plusieurs niveaux :
-
Agir précocement sur les comportements favorables à la préservation de l’autonomie en privilégiant l’activité physique et sportive et la nutrition
-
Lutter contre l’isolement
-
Agir sur le cadre de vie et le soutien au domicile
-
Prévenir les pertes d’autonomie évitables (notamment les chutes…)
-
Eviter l’aggravation des situations déjà caractérisées par une incapacité
Un des enjeux forts est d’organiser le repérage et le traitement particulier des groupes les plus vulnérables et les plus éloignés de l’accès à l’information, à la prévention et aux soins.
L’affirmation des concepts de fragilité
De nombreux travaux et études se sont intéressés à ce sujet au cours des dernières années.
L’état de fragilité est défini généralement comme un syndrome clinique caractérisé par une diminution des capacités physiologiques de réserve qui se traduit par une incapacité à répondre de façon adaptée à un stress, qu’il soit médical, psychologique ou social induisant un risque de perte fonctionnelle ou de majoration de perte fonctionnelle. Son expression est modulée par les co-morbidités ainsi que par les facteurs psychologiques, socio-économiques et comportementaux.
C’est un état d’équilibre précaire entre la bonne santé et la maladie, l’autonomie et la perte d’autonomie.
Les personnes âgées fragiles sont à risque de chutes, d’évènements iatrogènes, d’hospitalisations sources d’incapacités, d’entrée en institution…
Les facteurs favorisant la fragilité sont : l’âge (sarcopénie), l’absence d’exercice physique, l’alimentation inadaptée, des facteurs génétiques, la prise de médicaments, les pathologies associées et facteurs environnementaux, puis un ensemble de facteurs économiques, sociaux et financiers.
Pour détecter et prévenir les dépendances « évitables » au cours du vieillissement, le concept de fragilité a montré son importance.
Par ailleurs, les études montrent que la fragilité est potentiellement réversible grâce à des actions de prévention ciblées et adaptées.
Le repérage de la fragilité pourrait permettre d’identifier les personnes à risque susceptibles de bénéficier d’interventions préventives leur évitant de basculer dans la perte d’autonomie d’où la nécessité d’accroitre le déploiement des actions de prévention en population générale et auprès des personnes en situation de fragilité.
Quel déploiement et quel impact actuel des politiques de prévention ?
On constate, d’après les données issues de l’observatoire OSCARS (cf cartes en annexe) un développement des programmes de prévention de la perte d’autonomie notamment par des actions portant sur la nutrition et des ateliers de promotion de l’activité physique et sportive pour les personnes vivant à domicile.
Ces actions de prévention sont principalement portées par les caisses de retraite et les mutuelles (l’ASEPT : acteur inter régimes des actions de prévention, CARSAT, MSA, Mutualité Française, RSI), AGIRC ARRCO et l’IREPS sous forme de programmes complets avec différents ateliers (alimentation, activité physique, adaptation de l’habitat…). Ces actions doivent mieux s’inscrire dans une logique de parcours
Des actions très locales sont également portées par des centres communaux ou intercommunaux d’action sociale (CCAS/CIAS), dans le cadre on non de contrats locaux de santé, autour également des thèmes de l’alimentation-nutrition et de l’activité physique et visent une population vulnérable, isolée.
Enfin, les fédérations sportives comme la Fédération Française Sport pour Tous ou la Fédération Française d’Education Physique et de Gymnastique Volontaire, les Comités départementaux de prévention en kinésithérapie ont développé des programmes d’activité physique pour les seniors.
Une des difficultés de ces programmes est de toucher réellement un public vulnérable ou fragile, isolé, et pas seulement les retraités les plus motivés.
L’enjeu est de démultiplier ces actions pour couvrir davantage de territoires, et notamment des territoires ciblés par l’observation comme étant des zones de vie de populations vulnérables, en agissant avec les partenaires locaux mairies, CCAS, centres locaux d’information et de coordination (CLIC), maisons départementales de l’autonomie (MDA), les associations d’aide et de soutien à domicile pour mobiliser les personnes fragiles à entrer dans ces programmes de prévention.
Dans ce domaine, le rôle des caisses de retraite est majeur pour la promotion du vieillissement actif au travers des informations et des outils proposés aux retraités, des programmes d’éducation à la santé « ateliers du bien vieillir », relayés dans les ateliers de stimulation de la mémoire et des fonctions cognitives, d’équilibre pour la prévention des chutes, axés sur la nutrition
Les caisses ont développé des observatoires régionaux des situations de fragilité afin de repérer les difficultés d’accès aux droits, aux soins et aux dispositifs de prévention selon des données socio-économiques. Ces Observatoires ont vocation à identifier les territoires prioritaires d’intervention en vue de développer des actions de prévention concertées avec les partenaires locaux. Il ne s’agit donc pas a priori de « repérer » des individus mais des groupes ou des situations sur des territoires.
L’installation des conférences départementales des financeurs de la prévention de la perte d’autonomie doit permettre d’assurer une meilleure coordination des actions de prévention, leur visibilité, et d’améliorer l’accès aux aides techniques, tout en amplifiant leur déploiement.
Quels processus à construire autour de la notion de fragilité et de sa prise en charge ?
Deux questions principales se posent :
Quelle est l’étendue du spectre des personnes que l’on souhaite repérer : à un stade « précoce » ou avec une fragilité établie ?
On a vu l’étendue potentielle de la population concernée. Il convient de réfléchir à la cible dont dépendront les moyens/méthodes de repérage déployés, et les ressources à mobiliser pour ensuite proposer une évaluation pluridisciplinaire globale de la personne repérée, puis pour construire avec elle une proposition d’actions ou de plan d’intervention.
En fonction de la cible, des processus seront à construire sur les territoires par l’ensemble des acteurs en fonction des ressources. Ces processus s’inscrivent pleinement dans la promotion et la construction des « parcours » des personnes âgées. Aussi l’ARS a mandaté les pilotes des MAIA, dans le cadre des comités d’intégration des acteurs et des projets (CIAP) qu’ils animent, pour conduire ces travaux et lancer des expérimentations sur leurs territoires d’action.
En l’état des connaissances scientifiques, seul un repérage « opportuniste » est recommandé par la HAS chez les personnes âgées de plus de 70 ans hors situation de maladie grave ou dépendance déjà avérée à l’initiative d’un soignant soupçonnant une fragilité.
Convient-il d’expérimenter des politiques larges pour que la société civile soit partie prenante au repérage de la fragilité et à la prévention de la perte d’autonomie ? Quelle forme de réponse pourra être apportée aux différentes situations ?
L’enjeu éthique sur la question du consentement de la personne à toute mobilisation ou intervention est également majeur.
Comment repérer les personnes en situation de fragilité ? Pour quel plan d’action ?
-
Le repérage :
Les recommandations nationales portent sur un repérage de la fragilité par le médecin traitant (fiche HAS) ou par un autre soignant du premier recours : infirmier, pharmacien, kinésithérapeute, aide-soignant.
Des expérimentations sont conduites par des MAIA mais manquent à ce stade de recul et d’évaluation (opération carte postale en Sarthe pour inciter les personnes âgées qui se sentent en « difficulté » à prendre contact avec le CLIC, expérimentation du repérage et évaluation des patients fragiles en MSP en Vendée, Sarthe et Mayenne, repérage par des services d’aide à domicile en Maine et Loire et en Mayenne, par des CLIC ou le guichet unique intégré).
Dans certains territoires expérimentaux, les villes/CCAS ont lancé des démarches de « repérage » ou « pré-repérage » des personnes âgées isolées fragiles par des visites à domicile accompagnées de questions simples (partenariat avec la poste par exemple).
Une des difficultés rencontrée localement a été le choix des outils de repérage à déployer. Les grilles existantes pour le repérage sont multiples, sans consensus scientifique autour d’un outil unique qui permettrait de cibler réellement les personnes fragiles non déjà connues et accompagnées, pour lesquelles une intervention serait bénéfique.
Par ailleurs, un point de vigilance particulier est à mettre sur l’information de la personne que l’on questionne et l’obtention de son consentement avant toute entrée dans un « processus de signalement » et d’examen de sa situation par les acteurs mandatés sur le territoire pour conduire évaluation et proposition de plan d’action la concernant.
- Le traitement des situations de fragilité détectées : mesure, évaluation et plan d’action
La personne repérée comme présentant un état de fragilité relève alors d’une évaluation gériatrique multidimensionnelle souvent pluri-professionnelle.
Actuellement différentes modalités d’organisation de cette évaluation peuvent exister : des réseaux gérontologiques interviennent sur des secteurs infra territoriaux (Challans-Machecoul, agglomération d’Angers, Saumurois), une organisation centrée sur les maisons de santé pluriprofessionnelles en lien avec les services de la Maison Départementale de l’Autonomie est déclinée en Mayenne (projet pilote Personnes Agées En Risque de Perte d’Autonomie). Sur d’autres territoires, des réflexions sont menées sous l’égide des pilotes MAIA.
L’évaluation, pour pouvoir bénéficier à l’ensemble des territoires et des personnes repérées, doit donc pouvoir être portée plus largement par d’autres acteurs sans qu’il soit besoin de créer ou de renforcer de tels dispositifs. L’étude conduite par les réseaux gérontologiques sur les acteurs de l’évaluation gériatrique selon les différents domaines à évaluer montre que ce sont les médecins traitants qui maîtrisent le plus les outils et les grilles des domaines de cette évaluation. Viennent ensuite selon leurs domaines de compétences : infirmiers, kinésithérapeutes, orthophonistes, diététiciens, psychologues. Certains domaines d’évaluation, comme ceux des déficiences sensorielles, sont peu évalués et sont donc à réinvestir
Il conviendra d’explorer selon les territoires, quels sont les acteurs, avec quelle forme de coordination, pouvant procéder aux évaluations dans les différents domaines, en faire la synthèse et proposer des plans d’action.
Des réponses sont également à construire localement pour assurer aux personnes âgées une information, une orientation, un accès aux droits et un accompagnement rapide et pertinent vers les aides, les professionnels, les services et dispositifs adaptés à leur situation. Actuellement de nombreux professionnels et dispositifs contribuent à ces différentes missions. Parmi eux, les CLIC qui sont globalement bien identifiés, se voient confier et/ou reconnaître des fonctions plus ou moins étendues par les institutions qui les financent mais avec une capacité d’agir hétérogène en fonction des moyens dont ils disposent. Ces questions sont travaillées au sein des territoires MAIA.
Les caisses de retraite se sont dotées en interrégime d’un outil de mesure de la fragilité et de ses causes, la grille Fragire. Il vise à détecter parmi les retraités non dépendants les personnes en situation à risque et à identifier leur niveau de fragilité afin de permettre aux évaluateurs d’établir les types et le volume de prestations à apporter en fonction des besoins identifiés. En réponse, trois offres de services graduées ont été identifiées pour des publics ou demandeurs aux niveaux de fragilité distincts. En Pays de la Loire, le dispositif est en cours de déploiement en Loire-Atlantique en s’appuyant sur les CLIC.
Il semble cependant que les grilles d’évaluation du dispositif soient parfois délicates sur certains aspects pour des évaluateurs sociaux qui n’ont pas de compétence soignante. La multiplication des outils et des dispositifs est source de difficultés dans un contexte contraint pour les acteurs et il est souhaité que le déploiement sur les territoire des politiques des différentes institutions soit mieux coordonné, pour être plus lisible et plus efficient vis-à-vis des opérateurs et des professionnels de santé (unifier les procédures / pour associer au mieux les médecins traitants). Il convient également de prévoir dans toute démarche d’associer le médecin traitant aux différentes étapes et d’assurer les relais d’informations vers les acteurs les plus à même d’accompagner les personnes âgées avec ces derniers dans un cadre de « parcours »
Le pilotage de ces travaux de construction des « processus fragilité » sur les territoires (actuellement MAIA) doit être clairement affirmé et délégué par les différentes institutions qui devraient s’engager ensemble à apporter une réponse aux besoins, problématiques, demandes, qui remonteront dans les propositions formulées par les acteurs.
On constate que sur ces sujets, le rôle et la place des CLIC, ou des Maisons départementales de l’Autonomie lorsqu’elles les intègrent, apparaissent de nouveau incontournables. C’est généralement l’acteur le mieux identifié par les usagers et les professionnels de santé libéraux. Des travaux sont en cours dans différents départements pour repenser la place et les moyens des CLIC. Dès lors, il serait souhaitable que les évolutions envisagées pour les CLIC soient concertées avec les partenaires pour prévoir et adapter les conséquences et réponses des autres dispositifs.
Quelle prévention des pertes d’autonomie évitables ?
Il existe des pertes d’autonomie qui peuvent être qualifiées d’évitables. Pour pouvoir éviter l’installation brutale ou progressive d’incapacités chez une personne âgée fragile ou malade chronique, il importe d’agir le plus en amont possible en repérant les facteurs favorisant ces incapacités et les causes potentielles qui vont en provoquer la survenue pour pouvoir proposer des interventions préventives et coordonnées.
-
Faciliter et mieux solvabiliser l’accès aux aides techniques individuelles : rôle du Département, de la conférence des financeurs, des caisses et des mutuelles,
-
Agir sur l’environnement : adaptation de l’habitat, lien social, ressources financières,
-
Lutter contre la sédentarité et déployer des politiques de prévention des chutes,
-
Prévenir les risques de dépression et prendre en charge de la souffrance psychique pour lutter contre ses effets sur l’autonomie,
-
Prévenir et accompagner les troubles sensoriels : améliorer la précocité du dépistage des déficits auditifs et visuels et améliorer l’accès aux soins.
Le Gérontopôle a développé avec le soutien de l’ARS un référentiel de prévention des chutes avec des outils, qu’il met à la disposition des partenaires et opérateurs pour déployer des actions territoriales.
Dans le champ de la dépression et de la prévention du suicide, l’ARS a mis en place une action pluri-annuelle confiée au Gérontopole, par la formation des professionnels du domicile à l’outil MObiqual.
Les équipes d’appui d’adaptation réadaptation (EAAR) contribuent sur leurs territoires à l’adaptation du domicile et du cadre de vie.
Les services d’aide et de soins à domicile peuvent être des acteurs importants de la prévention de la perte d’autonomie et/ou de son aggravation, ainsi que l’hôpital à l’occasion du séjour d’une personne âgée : repérage des risques, évaluation, orientation vers des réponses adaptées.
Le développement de l’éducation thérapeutique concourt à cette prévention.
En l’absence de politique nationale de « bilan de santé » régulier des personnes âgées, les professionnels qui sont amenés à intervenir au domicile (infirmière, kinésithérapeute, SSIAD, SAD…) et les médecins traitants doivent être des acteurs de repérage des déficiences sensorielles, de la dépression, et plus largement de la fragilité.
Les politiques de maintien à domicile conduites par les départements, les collectivités locales contribuent à cette prévention.
Les conférences départementales des financeurs de la prévention de la perte d’autonomie ont pour mission de coordonner les politiques publiques de prévention et d’améliorer l’accès aux aides techniques individuelles.
L’enjeu à venir est de construire au niveau local la mise en relation, la cohérence globale et la coordination de la déclinaison opérationnelle de ces politiques du bien vieillir à domicile. Les établissements publics de coopération intercommunale (EPCI) qui commencent à se doter de compétences « personnes âgées » ou santé et qui ont en charge différentes politiques publiques peuvent assurer ce rôle notamment dans le cadre d’un axe de Contrat local de santé.
Pour la personne âgée et son aidant, la multiplicité des dispositifs, des acteurs, peut rendre difficile son orientation et freiner ses démarches pour la mobilisation des aides dont elle a besoin pour préserver son autonomie.
Les personnes et leurs médecins traitants sont insuffisamment informés sur les actions et programmes de prévention et la manière d’y accéder.
Les actions déployées dans le cadre de l’amélioration du parcours de santé la Personne Agée En Risque de Perte d’Autonomie contribuent à cet objectif en luttant contre les ruptures de parcours, la prévention des hospitalisations évitables, l’amélioration des liens ville-hôpital et une meilleure préparation/transition de la sortie d’hospitalisation pour un retour à domicile adapté, en favorisant l’intégration et la coordination des acteurs au domicile et en soins primaires…
Les recommandations qu’elles soient issues de travaux conduits au niveau national ou régional recoupent largement les orientations déjà en cours autour de la notion de parcours :
-
Impliquer systématiquement la personne dans l’expression et l’évaluation de ses besoins au travers du recueil d’un consentement, promouvoir une auto-évaluation par la personne elle-même et/ou ses aidants.
-
Promouvoir une prévention pluridisciplinaire accessible aux personnes isolées et vulnérables, globale, par des programmes complets de proximité sur les territoires : alimentation, activité physique, sensibilisation à la iatrogénie, bien être psychologique, adaptation de l’habitat, santé bucco-dentaire, …
-
Accompagner l’organisation des processus de repérage et d’accompagnement des personnes âgées en situation de fragilité, et d’orientation vers les réponses adéquates et intégrées pour développer une réponse territorialisée d’une évaluation globale de la personne âgée fragile ou en perte d’autonomie, de sa situation et de ses besoins (suivi et poursuite des expérimentations lancées par les MAIA/CIAP et évaluation de ces expérimentations).
-
Mieux prendre en compte les inégalités sociales de santé en accordant une place privilégiée aux groupes les plus vulnérables en raison de leur exposition à des déterminants spécifiques dans le déploiement de l’offre de prévention et accompagner ces personnes vers l’offre de prévention.
-
Assurer aux personnes âgées une information, une orientation, un accès aux droits et un accompagnement rapide et pertinent vers les aides, les professionnels, les services et dispositifs adaptés à leur situation.
-
Poursuivre l’articulation des politiques publiques concourant à la préservation de l’autonomie des personnes âgées, afin d’améliorer leur accessibilité, leur complémentarité et pour ne pas alourdir le travail des acteurs de terrain qui les mettent en œuvre. Il conviendra d’adapter la gouvernance territoriale : comités stratégiques, conférences des financeurs… ? quelle implication réelle, quel engagement des différentes institutions membres ?
-
Renforcer la place et l’implication du médecin traitant et des professionnels de soins du premier recours: formation des professionnels du premier recours au repérage et à l’évaluation des personnes âgées fragiles.
-
Développer la formation des professionnels de l’aide à domicile à la prévention de la perte d’autonomie (guide ANESM) et les associer au repérage de premier niveau.
-
Promouvoir dans les hôpitaux une évaluation de la fragilité et de l’autonomie pour toute personne âgée hospitalisée.
Graphiques/ cartographies documentant le sujet

Figure 1: Extrait OSCARS : cartographie des actions de prévention sur le thème du vieillissement en 2014 et en 2015
Données issues d’OSCARS : Observation et suivi cartographique des actions régionales de santé : observatoire développé par les ARS qui recense et décrit les actions de prévention en santé : tant les actions financées ou co-financées par l’ARS que celles portées par les collectivités, institutions, opérateurs portées à la connaissance de l’ARS. Cet observatoire n’est dons pas exhaustif.
-
Constitution d’un groupe de travail interne.
-
Synthèse des données épidémiologiques, démographiques, de l’offre de soin.
-
Consultation du groupe de travail de la CRSA « santé mentale, addiction, autisme » le 11 avril 2017.
-
Présentation de ce document à la CSOS du 22 juin 2017.
-
Utilisation de documents sources et bibliographie
-
Loi relative à l’adaptation de la société au vieillissement du 28 décembre 2015
-
Loi du 26 janvier 2016 relative à la modernisation de notre système de santé
-
Plan national d’action de prévention de la perte d’autonomie de septembre 2015














