

La faible densité de médecins généralistes et d’autres professionnels de santé, notamment infirmiers, fragilise l’accès aux soins de premier recours. La dynamique régionale positive observée ces dix dernières années au niveau médical (+1,3 % - alors que dans le même temps nous observons une baisse de 8.4 % au niveau national) ne doit pas nous masquer l’absolue nécessité de travailler à la réduction des inégalités et à un meilleur accès aux soins pour tous. Au moins 10 % de la population régionale n’accède qu’à 2,5 consultations de médecin généraliste par an, alors que la moyenne nationale se situe à 4 (indicateur APL : Accessibilité Potentielle Localisée qui reflète la disponibilité des professionnels).
Les zones urbaines sont également concernées par les difficultés démographiques alors qu’elles n’avaient été que peu prises en compte jusqu’ici dans les dispositifs d’attractivité mis en place. Trois agglomérations de la région sont particulièrement touchées (Laval, Saumur et le Mans).
En conséquence, de plus en plus d’usagers interpellent l’ARS, les ordres et l’assurance maladie, les collectivités locales au sujet de leurs difficultés à accéder à un médecin traitant ou à d’autres professionnels (kinésithérapeutes, chirurgiens- dentistes…) sans que des réponses satisfaisantes puissent être apportées.
La liberté d’installation des professionnels de santé en France est un élément essentiel de l’organisation de notre système de santé, inscrit dans le Code de la sécurité sociale afin de garantir le respect de la liberté d'exercice et de l'indépendance professionnelle. Cependant, des restrictions au principe de libre installation ont été progressivement mises en place pour certaines professions dans les zones caractérisées par une offre importante (ex : sages-femmes, infirmiers, orthophonistes et masseurs-kinésithérapeutes ne peuvent s’installer dans ces zones qu’en remplacement d’un autre professionnel).
Par ailleurs, ces dernières années l’évolution des aspirations des jeunes professionnels a pu être pleinement observée. Il en ressort que ces derniers, comme le reste de la population, souhaitent s’installer dans un territoire qui offre un cadre de vie attractif et contribuent par leur présence, à l’attractivité du territoire. Ils aspirent à un exercice collectif, si possible pluri- professionnel, qui leur garantisse un équilibre entre leur vie familiale et leur vie professionnelle et qui offre des parcours professionnels diversifiés. Le bilan des différents dispositifs d’aide à l’installation mis en place démontrent que le levier financier n’est pas suffisant pour emporter une décision d’installation.
Aujourd’hui, les conditions d’exercice professionnel sont appelées à s’adapter aux conséquences du vieillissement de la population, à l’augmentation de la prévalence des maladies chroniques et au développement de l’ambulatoire (sorties plus rapides de l’hôpital). Pour y faire face, le système de santé doit améliorer l’organisation des soins de santé primaires, maintenant plus que jamais1. En effet, les professionnels du premier recours sont les interlocuteurs premiers des patients au sein du système de santé et le médecin traitant, en particulier, doit pouvoir jouer son rôle devenu crucial de coordonnateur du parcours de santé. Si ce maillon est manquant, le risque de retard dans l’accès aux soins, voire de renoncement aux soins, ainsi que le déport vers les structures d’urgence s’accroît, les inégalités d’accès au système de santé s’accentuent et c’est préjudiciable tant pour le patient que pour le système de santé. C’est d’autant plus nécessaire que les parcours de santé sont devenus plus complexes en raison de la nature des problèmes de santé, de leur multiplication l’âge avançant et de l’évolution continue des ressources technologiques, diagnostiques et thérapeutiques.
Dans ce contexte, l’ARS Pays de la Loire a fortement développé le modèle des structures d’exercice coordonné en région, en partenariat étroit avec les principaux acteurs régionaux (URPS, APMSL, assurance maladie, conseil régional, collectivités territoriales), pour répondre à la fois aux aspirations des professionnels et améliorer les réponses apportées aux patients. Cependant, aujourd’hui, il est constaté que les maisons de santé pluri-professionnelles labellisées n’ont pas toutes avancé au même rythme dans la mise en œuvre de leur projet de santé et doivent donc continuer à être accompagnées pour progresser en maturité. D’autres dispositifs ont été déployés afin de rompre l’isolement des professionnels et d’améliorer les pratiques, c’est le cas notamment des groupes qualité APIMED. Enfin, une attention particulière doit être portée à la structuration de l’offre de biologie afin de maintenir pour les patients un accès en proximité.
Au-delà de l’exercice en jour ouvré, l’organisation de la permanence des soins ambulatoire (PDSA), qui est une organisation exemplaire reconnue au niveau national, présente néanmoins des signes d’essoufflement dans la région du fait du manque de volontaires, du vieillissement des professionnels les plus impliqués et de la pression de plus en plus importante que fait reposer sur la PDSA le report des demandes de soins qui n’ont pu être satisfaites en journée ou le samedi matin.
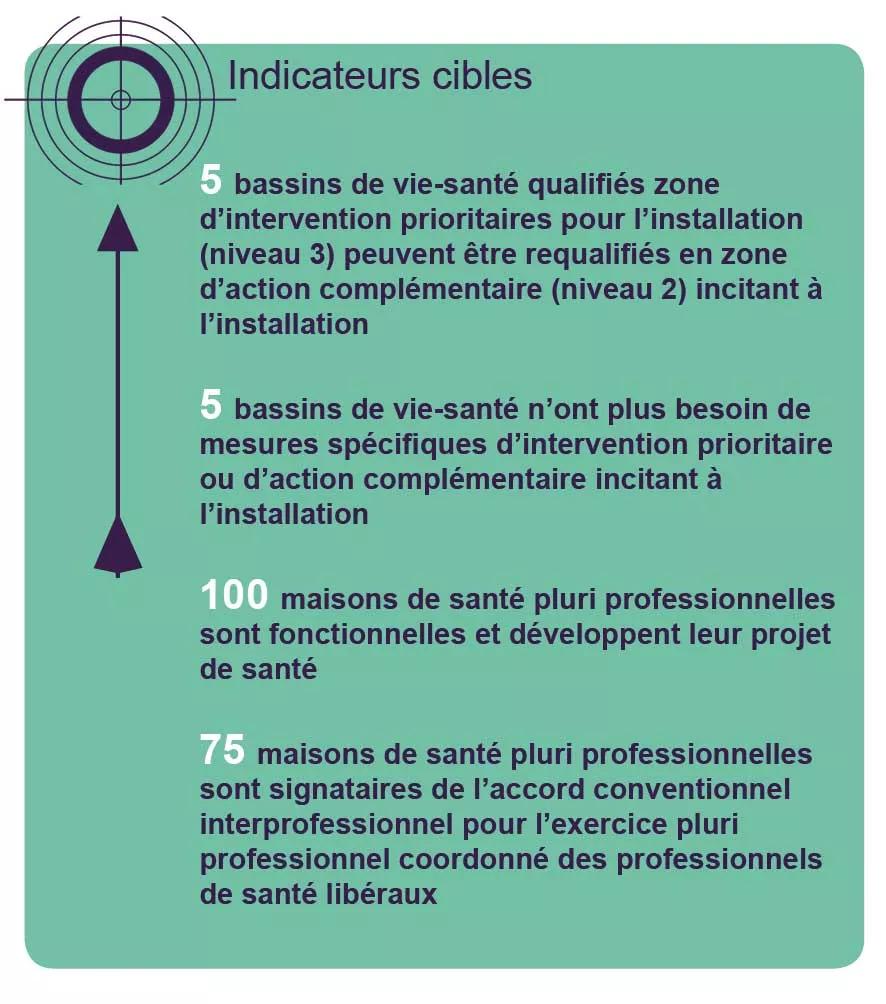
Pour améliorer l’accès des patients aux soins de proximité, il convient donc d’élaborer une stratégie d’accompagnement de la transformation de l’exercice de soins de proximité qui agit simultanément sur l’adaptation de l’organisation ses soins et sur l’attractivité des conditions d’exercice pour les jeunes professionnels et sur le maintien sur le territoire des professionnels déjà installés. Une série d’objectifs opérationnels y contribue également pour améliorer l’’accès aux soins non programmés, les conditions de l’exercice regroupé pluri professionnel, l’intégration et la coordination des acteurs et la coopération entre professionnels de soin. Le présent objectif opérationnel vise principalement à améliorer la répartition des professionnels sur le territoire.
Il convient d’agir à la fois en période de continuité des soins (heures ouvrées des cabinets) et en période de PDSA : nuits, week-end et jours fériés.
Continuité des soins :
- accompagner et faciliter les installations des professionnels, en priorité dans les zones définies comme fragiles en s’appuyant sur les mesures du plan pour l’accès territorial aux soins et sur les initiatives des professionnels de santé libéraux. La réussite passe par une action co-portée par les professionnels, les institutionnels (ARS, assurance maladie, ordres, URPS, …) et les collectivités locales.
- garantir un maillage territorial de l’offre de biologie
PDSA :
- anticiper le renouvellement générationnel des professionnels investis et impliquer plus de médecins dans la réalisation des gardes.
La gouvernance actuellement mise en place pour les soins de premier recours devra être confortée et étendue aux autres dispositifs émergents afin de garantir la cohérence des actions. Ainsi les CATS (Comité d’Accompagnement Territoriaux des Soins de premier recours) qui réunissent les différentes URPS, les ordres professionnels (médecins, chirurgiens-dentistes, …), l’ordre des médecins, l’assurance maladie, les collectivités territoriales, l’APMSL et l’ARS au niveau de chaque département devront porter le pilotage de l’ensemble des soins de proximité, du diagnostic partagé au suivi des projets (équipes de soins primaires, maisons de santé, communautés professionnelles territoriales de santé).
Au niveau régional, le CORECS (Comité Régional de Coordination des Soins de premier recours) restera le lieu de définition de la stratégie régionale.

Développer l’observation des territoires afin de conforter les diagnostics.
- Dans les territoires, élaboration de diagnostics partagés.
- Préciser et actualiser les spécificités démographiques des professions de santé.
- Analyser et partager les capacités de formation, la réalité des exercices, les atouts et limites de l’accueil des étudiants et des professionnels sur le territoire ligérien.
- Zonage :
- Elaboration et actualisations régulières des zonages des différentes professions afin de cibler les territoires qui en ont le plus besoin.
- Au niveau régional, en lien avec l’ONDPS :
- préciser et actualiser les spécificités démographiques des professions de santé, à un niveau infra-territorial.
- analyser les particularités des organisations et ressources médico-soignantes propres aux territoires.
- diversifier et améliorer la qualité des maitres et lieux de stage.
Favoriser la découverte des territoires et des types d'exercice, dès la formation initiale.
- Formation à la maitrise de stage dans les professions médicales (médecins, chirurgiens-dentistes, sages- femmes) médical et para-médical.
- Sensibilisation aux différents types d’exercice, notamment en libéral.
- Organisation d’instances de partage entre Instituts, Ecoles et représentants des territoires.
- Renforcer la structuration de l’offre d’accueil et des conditions de vie des étudiants et stagiaires.
Favoriser et accompagner les professionnels dans leur projet d’installation (en priorité dans les zones les plus déficitaires).
- Accompagnement personnalisé à l’installation via la fonction de référent installation.
- Organisation d’évènements à destination des jeunes professionnels.
- Mise en place d’un guichet unique d’information et d’orientation pour l’exercice des professionnels de santé.
- Mises à jour régulières du PAPS (Portail d’Accompagnement des Professionnels de Santé) afin de guider les professionnels de santé.
- Elaboration d’un guide d’aide à l’installation à destination des professionnels de santé.
Mobiliser l’ensemble des acteurs sur les territoires les plus déficitaires en offre de soins de premier recours.
- Au niveau régional, élaboration d’une stratégie pour améliorer l’attractivité des territoires et des métiers.
- Dans les territoires, observation des territoires, élaboration de diagnostics partagés et de plans d’action co-construits, pilotés par les CATS.
Faciliter l’accessibilité à un médecin traitant pour les citoyens qui en sont dépourvus (y compris en établissement médico-social) :
- Actualiser chaque année avec l’assurance maladie l’enquête relative aux difficultés d’accès.
- Suivre l’évolution du nombre et de l’origine géographique des réclamations.
- Mettre en place d’ici mars 2018 une procédure conjointe ARS/CPAM/ CDOM pour apporter une réponse d’attente au patient.
- Au cas par cas, organiser si besoin des réunions de concertation territoriale avec les acteurs pour élaborer des solutions provisoires afin de répondre aux demandes les plus urgentes.
Soutenir les professionnels de premier recours dans leur exercice et leur maintien sur le territoire.
- Favoriser les échanges entre pairs : soutenir les groupes qualités APIMED.
- Développer des fonctions d’appui aux professionnels du premier recours.
- Impliquer les hôpitaux de proximité dans l’appui au premier recours et favoriser l’implication des médecins libéraux dans l’hôpital.
- Favoriser le développement d’actions de prévention portées par les professionnels du 1 er recours.
Conforter l’organisation de la PDSA.
- Maintenir un modèle d’organisation attractif (rémunération, fréquence des gardes, taille des secteurs…).
- Proposer des formations à la PDSA dès la formation initiale afin d’impliquer les nouveaux médecins.
- Mettre en place une communication régulière en direction des usagers sur le juste recours à la PDSA et au 15.
Veiller à ce que les délais de transmission des résultats des examens urgents de biologie médicale soient compatibles avec l’état de l’art.
Accompagner les établissements de santé dans l’organisation de leur filière biologie au sein des GHT (Groupement hospitaliers de territoire) pour garantir une offre de biologie de proximité et de qualité.
1 C’est en effet le titre du rapport OMS 2008 sur la santé dans le monde : « soins de santé primaires maintenant plus que jamais »

















